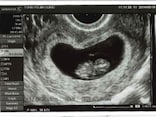
かつて、子宮はブラックボックスだった

未知の世界だった子宮の中の様子が、超音波検査によって詳しくわかるように
病気の原因は、実にさまざまです。染色体や遺伝子に問題があって起きるものもありますし、感染、薬害、放射線、アクシデントが原因となることもあります。
これらをすべて合わせた、生まれた時に持っている病気を「先天性疾患」といいます。先天性疾患を持って生まれてくる子どもは、出生全体の3~5%といわれています。
医療技術が未発達な時代、子宮の中はブラックボックスで、お腹の赤ちゃんのことはほとんどわかりませんでした。双子かどうかさえ、わからないこともあったのです。妊婦健診に行っても、胎児の心音を聞いて「生きている」と知り、お腹を触ったり測ったりしては「お腹が大きくなったから赤ちゃんも大きくなっているのだろう」などと推測するだけでした。
出生前診断という言葉からは「賛成か、反対か」という論争を連想する人が多いと思います。しかし昔の医療現場では、赤ちゃんが一体どんな状態にあるのか知ることは、おそらく悲願であったことでしょう。
40年前、羊水検査で始まった出生前診断
おなかに針を刺し羊水を少し抜いて、その中に落下している胎児の細胞を培養して「染色体」を調べる検査ができるようになったのは今から半世紀ほど前のことです。染色体とは、細胞が分裂する際に、DNAが棒状に凝縮したものです。私たちの身体の設計図である遺伝子は、このDNAに乗っています。
これが「21トリソミー(ダウン症候群)」「18トリソミー」「13トリソミー」の検査の始まりでした。羊水を抜くことは以前から治療のために行われていたのですが、細胞を、人体の外で培養できるようになったのです。
胎児の細胞を顕微鏡で観察すると、染色体が見てきます。すると、その本数が通常と違う疾患が見つかるようになりました。「トリソミー」とは、通常2本組である染色体が3本組になっているという意味です。例えば赤ちゃんが21トリソミーならば、全部で23種類ある染色体のうち21番目の染色体だけが3本組になっているのです。
超音波検査で、わかることが劇的に増加
その次の大きな波は、超音波検査の発達です。超音波は水の中にあるものを調べるのが得意で、戦中・戦後は潜水艦や魚群の探知機で使われていました。それが医療にも応用されるようになると、羊水の中の胎児を見る検査が始まりました。日本では、超音波検査は1980年代に全国に普及しました。こんなにどの産婦人科にも機械が整備されている国はあまりないそうです。
初期の超音波はぼんやりとした画像しか得られませんでした。しかし解像度が上がり、画像を読み解くための研究も進むと、心臓、消化器、脳、骨の病気など「形に表れる病気」がどんどんわかるようになってきました。
母体血から胎児のDNAを調べる「新型出生前診断(NIPT)」も登場
今や、出生前診断には実にいろいろなタイプが出てきています。特に、超高速でDNAを読みとる機械「次世代シーケンサー」の登場は革命的な変化を起こしました。次世代シーケンサーは、ひとりの人が待っているDNAの全情報「ゲノム」を短期間で読んでしまう機械です。1990年代に行われた国際プロジェクト「ヒトゲノム計画」ではひとりのゲノムを読むのに14年の歳月を要しましたが、現代の次世代シーケンサーは、それをたった1~2日でやってしまいます。母体血の中のわずかな胎児DNAのかけらを調べる「NIPT(無侵襲的遺伝学的検査、新型出生前診断)」の登場はマスコミで大きく報じられましたが、これは次世代シーケンサーを活用した技術です。
現時点では、DNAの大部分は、まだ意味不明な暗号に過ぎません。暗号から読み取れる病気は、まだ限られています。今でも、生まれるまでわからない病気、成長しないとわからない病気は、たくさんあります。しかし今後、暗号の「意味の解明」がさらに進めば、わずかな細胞から得られる胎児の情報は、技術的には、膨大なものになっていきます。
赤ちゃんの病気は、わかったほうがいいとは限らない
生まれてくるまで、病気は知らないほうがよいという考え方もあります。病気を知れば、その子を育てていく自信がなくなり、産むことをあきらめる場合もあるからです。倫理上、許されないという意見もあります(詳しくはこちらの記事にて)。それに、胎動が始まる時期に胎児と別れるのですから、誰よりもつらいのは妊婦さん本人でしょう。それでも昔から、出生前診断は、とても心配な特定の疾患があるために子どもをあきらめていた人に子どもを持たせるという役割を担ってきました。
染色体本数が違う疾患の確率が上がる高齢出産が増え、今では35歳以上の出産は都市部では3人に1人です。先天性疾患の多くは年齢と関係なく発生しますが、染色体がトリソミーになる疾患だけは加齢によって増加します。例えばダウン症候群では、発生率は40歳くらいから1%を越えてきます。ですから、どんな検査があるのか、そしてどんな疾患なのかを知って、しっかり考えたいという妊婦さんは増えています。
診断がついたあとに治療ができる疾患も少しずつ増えてきていますし、治療できない疾患があっても準備をして出産する人もいます。出生前診断は、一面だけを見て「こういうものだ」と決めつけることはできません。
この5回シリーズでは、最初に現在行われている検査の種類を知り、具体的なイメージをつかんでいただいて、そのあとで心理的、社会的なお話をしたいと思います。
【出生前診断 全5回シリーズ】
第1回:賛成? 反対? 出生前診断の歴史と意義(この記事です)
第2回:出生前診断とは? 種類・時期・費用・実施病院
第3回:出生前診断に必要な「遺伝カウンセリング」とは
第4回:優生思想、命の選別…日本の出生前診断の問題点
第5回:妊娠したら誰しも受ける「超音波検査」の落とし穴
【参考書籍】

出生前診断-出産ジャーナリストが見つめた現状と未来(朝日新書・2015年)
本シリーズは、医師や遺伝カウンセラー等の専門家、妊婦さんに取材したこの本をもとに構成しました。出生前診断の歴史や海外の最新動向、体験者の生の声などをまとめています。出生前診断について自分なりの答えを探している方は、ぜひご一読ください。