在宅医療とは……在宅医療と往診の違い

病院、診療所ではなく自宅で医療行為を受けることができる「在宅医療」。そのメリットと課題とは?
基本的に月2回定期的に行う診療が「在宅医療」で、それ以外の特別な事情で診療を行うものを「往診」と呼び区別しています。
在宅医療の種類……往診・投薬
在宅医療を提供するクリニック、病院などで提供する医療はそれぞれが個別のサービスですので、その内容は異なります。一般的な在宅診療では、血圧計、聴診器、酸素飽和度測定器などの機器を使用して往診を行い、投薬するのが一般的です。少し専門的になりますが、厚生労働省で定める医療の診療報酬で、特別に加算が認められている医療は以下の通りです。
- 退院前在宅療養指導管理料
- 在宅自己注射指導管理料
- 在宅小児低血糖症患者指導管理料
- 在宅妊娠糖尿病患者指導管理料
- 在宅自己腹膜灌流指導管理料
- 在宅血液透析指導管理料
- 在宅酸素療法指導管理料
- 在宅中心静脈栄養法指導管理料
- 在宅成分栄養経管栄養法指導管理料
- 在宅小児経管栄養法指導管理料
- 在宅自己導尿指導管理料
- 在宅人工呼吸指導管理料
- 在宅持続陽圧呼吸療法指導管理料
- 在宅悪性腫瘍患者指導管理料
- 在宅悪性腫瘍患者共同指導管理料
- 在宅寝たきり患者処置指導管理料
- 在宅自己疼痛管理指導管理料
- 在宅振戦等刺激装置治療指導管理料
- 在宅迷走神経電気刺激治療指導管理料
- 在宅仙骨神経刺激療法指導管理料
- 在宅肺高血圧症患者指導管理料
- 在宅気管切開患者指導管理料
退院前在宅療養指導管理料とは

在宅医療を始める前に外泊をすることが有用です。
在宅自己注射指導管理料とは
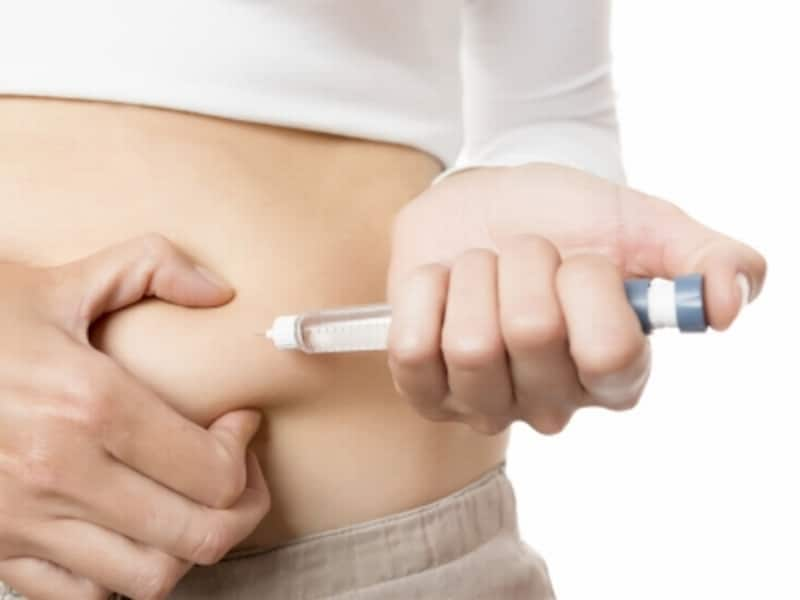
インシュリンの注射などが対象です。
インターフェロンベータ製剤については、多発性硬化症に対して管理料を算定します。
グリチルリチン酸モノアンモニウム・グリシン・L-システイン塩酸塩配合剤については、慢性肝疾患における肝機能異常の改善に対して用い、在宅自己注射での静脈内投与について十分な経験を有する患者であって、医師により必要な指導を受けた場合に限り算定します。
顆粒球コロニー形成刺激因子製剤については、再生不良性貧血及び先天性好中球減少症の患者に対して用いた場合に限り算定します。
トシリズマブ製剤については、皮下注射により用いた場合に限り算定します。
アバタセプト製剤については、皮下注射により用いた場合に限り算定します。
在宅小児低血糖症患者指導管理料とは
12歳未満の小児低血糖症の患者に対して、薬物療法、経管栄養法もしくは手術療法を現在治療している方、それらの治療終了後6月以内の方に対して、適切な療養指導を行った場合に算定します。在宅妊娠糖尿病患者指導管理料とは

妊娠中に在宅医療が必要となることがあります。
妊娠中の糖尿病患者または妊娠糖尿病の患者で、血糖自己測定値に基づく指導を行うため血糖測定器を現在使用している方に対して、適切な療養指導を行った場合に算定します。
ただし検査データなどの条件として、以下の1から4のいずれかをみたす妊娠糖尿病であることが必要。
- 空腹時血糖値が126mg/dL以上
- HbA1cがJDS値で6.1%以上(NGSP値で6.5%以上)
- 随時血糖値が200mg/dL以上
- 糖尿病網膜症
- HbA1cがJDS値で6.1%未満(NGSP値で6.5%未満)で75gOGTT2時間値が200mg/dL 以上
- 75gOGTTを行い、次に掲げる項目に2項目以上該当する場合、または非妊娠時のBMIが25以上であって、次に掲げる項目に1項目以上該当する場合
1. 空腹時血糖値が92mg/dl以上
2. 1時間値が180mg/dl以上
3. 2時間値が153mg/dl以上
在宅自己腹膜灌流指導管理料とは
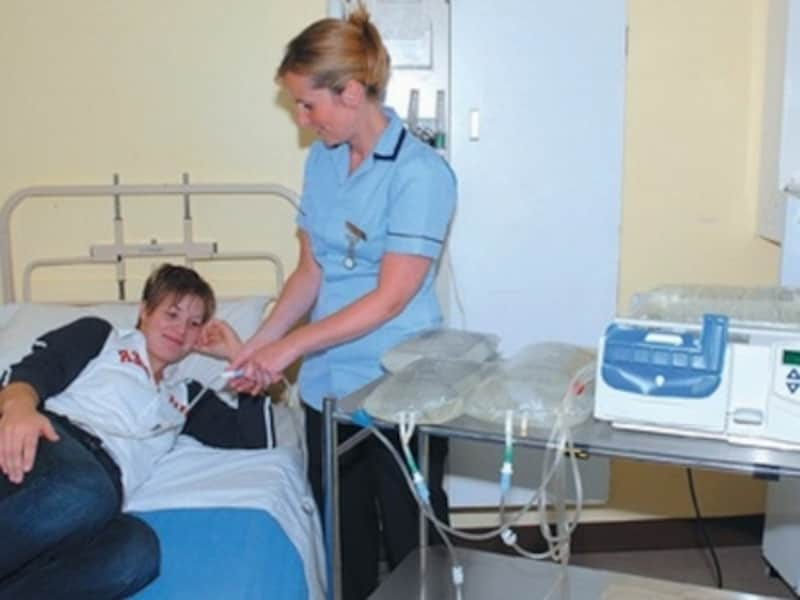
腹膜透析を自宅で行うことも可能です。
在宅血液透析指導管理料とは
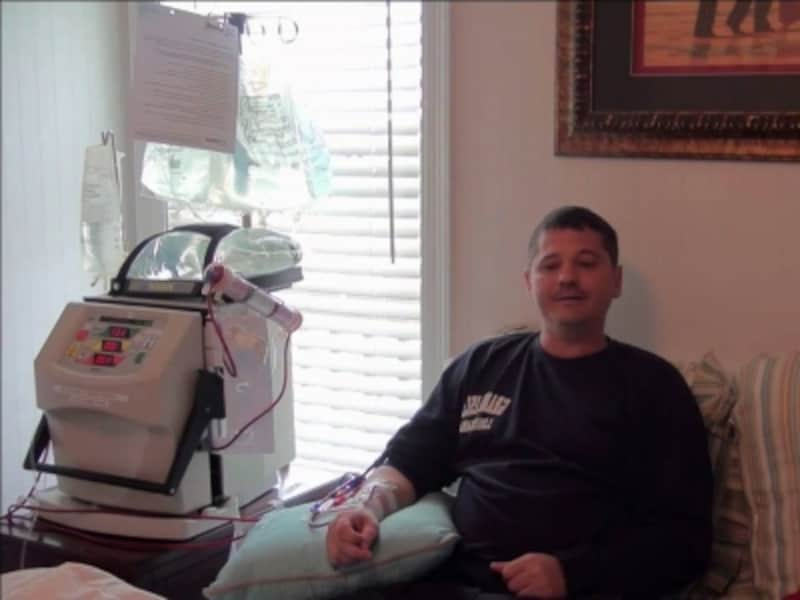
自宅での透析は毎日施行することも可能です。
在宅酸素療法指導管理料とは

酸素の投与で自宅での生活、屋外の外出などのも可能となります。
チアノーゼ型先天性心疾患に対する在宅酸素療法とは、ファロー四徴症、大血管転位症、三尖弁閉鎖症、総動脈幹症、単心室症などのチアノーゼ型先天性心疾患患者のうち、発作的に低酸素または無酸素状態になる患者について、発作時に在宅で行われる救命的な酸素吸入療法をいいます。
これとは別に、高度慢性呼吸不全の方、肺高血圧症の方または慢性心不全の患者ので、安定した病態にある退院患者および手術待機の患者について、在宅で患者さんが自分で酸素吸入を実施するものをいいます。
呼吸不全についての条件は、「在宅酸素療法導入時に動脈血酸素分圧55mmHg以下の方、動脈血酸素分圧60mmHg以下で睡眠時または運動負荷時に著しい低酸素血症を来す方」が適応です。
慢性心不全の条件は、「医師の診断により、NYHA III度以上であると認められ、睡眠時のチェーンストークス呼吸がみられ、無呼吸低呼吸指数(1時間当たりの無呼吸数及び低呼吸数をいう。)が20以上であることが睡眠ポリグラフィー上確認されていること」が条件です。
在宅中心静脈栄養法指導管理料とは
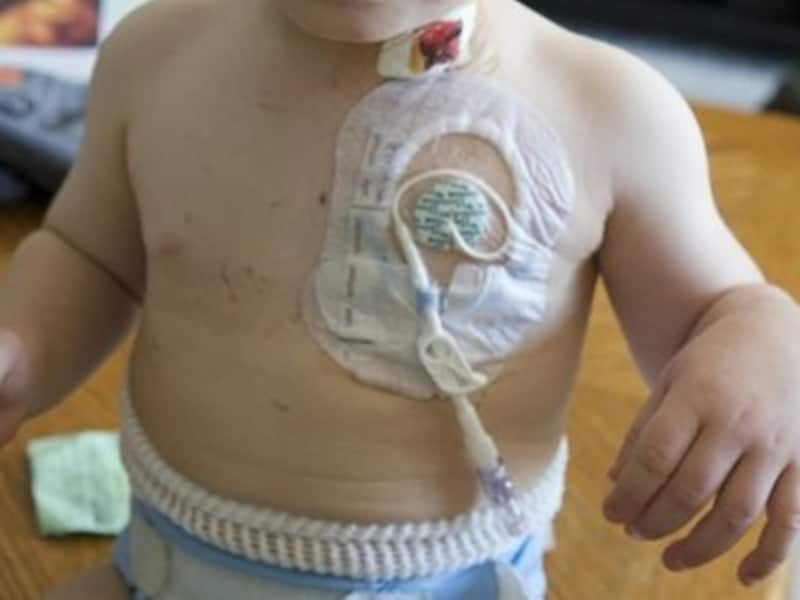
点滴を自宅で行うことで退院が可能となります。
腸管大量切除の方または腸管機能不全の方などのうち、安定した病態にある患者について、在宅での療養を行っている患者が自分で実施する栄養法をいいます。
在宅成分栄養経管栄養法指導管理料とは
経口摂取ができない患者または経口摂取が著しく困難な患者について、在宅での療養を行っている患者自らが実施する栄養法をいいます。このうち在宅成分栄養経管栄養法指導管理料算定の対象となるのは、栄養維持のために主として栄養素の成分の明らかなもの(アミノ酸、ジペプチド又はトリペプチドを主なタンパク源とし、未消化態タンパクを含まないもの。)を用いた場合のみであり、栄養維持のために主として単なる流動食(栄養素の成分の明らかなもの以外のもの。)を用いており、栄養素の成分の明らかなものを一部用いているだけの場合や単なる流動食について鼻腔栄養を行った場合等は該当しません。在宅小児経管栄養法指導管理料とは
経口摂取が著しく困難な15歳未満の患者、または15歳以上の患者であって経口摂取が著しく困難である状態が15歳未満から継続している方(体重が20キログラム未満である場合に限ります。)について、在宅での療養を行っている患者自らが実施する栄養法をいいます。在宅自己導尿指導管理料とは
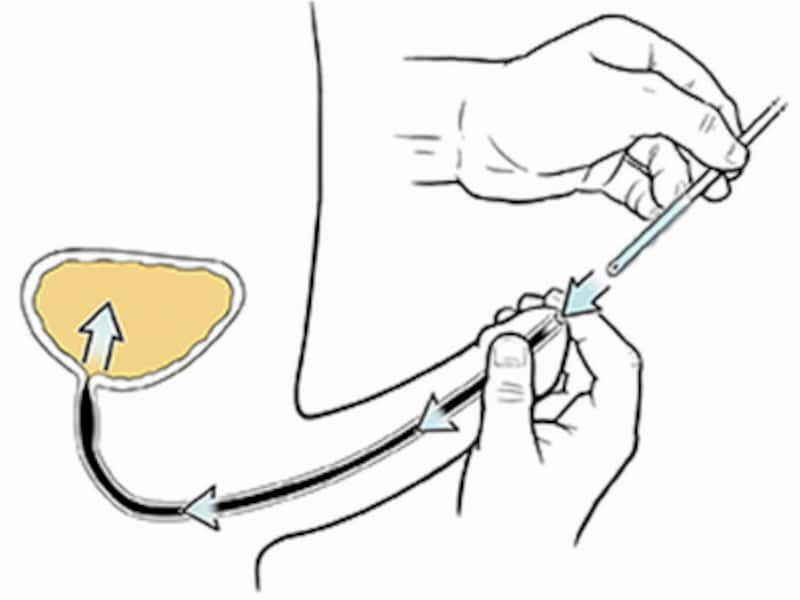
自分で道具を使用して尿の排出が可能です。
- 諸種の原因による神経因性膀胱
- 下部尿路通過障害(前立腺肥大症、前立腺癌、膀胱頸部硬化症、尿道狭窄等)
- 腸管を利用した尿リザーバー造設術の術後
在宅人工呼吸指導管理料とは
人工呼吸器を自宅に置くことも可能です。
患者が使用する装置の保守・管理を十分に行うこと(委託の場合を含む)。
- 装置に必要な保守・管理の内容を患者に説明すること
- 夜間・緊急時の対応等を患者に説明すること
- その他、療養上必要な指導管理を行うこと
在宅持続陽圧呼吸療法指導管理料とは
在宅持続陽圧呼吸療法指導管理料1と在宅持続陽圧呼吸療法指導管理料2に分かれます。呼吸器の設定がASV(適応補助換気)という特殊なモードである場合に請求します。1については、慢性心不全患者のうち、医師の診断により、NYHAIII度以上であると認められ、睡眠時にチェーンストークス呼吸がみられ、無呼吸低呼吸指数が20以上であることが睡眠ポリグラフィー上確認されているもの、さらに、CPAP療法を実施したにもかかわらず、無呼吸低呼吸指数が15以下にならない方に対してASV療法を実施した方が対象です。
2については、慢性心不全患者のうち、医師の診断により、NYHAIII度以上であると認められ、睡眠時にチェーンストークス呼吸がみられ、無呼吸低呼吸指数が20以上であることが睡眠ポリグラフィー上確認されている方で、在宅持続陽圧呼吸療法指導管理料1の対象患者以外にASV療法を実施した場合です。
その条件として心不全である者のうち、日本循環器学会・日本心不全学会によるASV適正使用に関するステートメントに留意した上で、ASV療法を継続せざるを得ない場合で、以下の1から3までの全ての基準に該当する患者です。ただし、無呼吸低呼吸指数が40以上である患者については、3の要件を満たせば対象患者となります。
- 無呼吸低呼吸指数(1時間当たりの無呼吸数及び低呼吸数をいう)が20以上
- 日中の傾眠、起床時の頭痛などの自覚症状が強く、日常生活に支障を来している方
- 睡眠ポリグラフィー上、頻回の睡眠時無呼吸が原因で、睡眠の分断化、深睡眠が著しく減少又は欠如し、持続陽圧呼吸療法により睡眠ポリグラフィー上、睡眠の分断が消失、深睡眠が出現し、睡眠段階が正常化する方です。
在宅悪性腫瘍患者指導管理料とは

経口薬で疼痛除去が不十分な場合注射が必要となることがあります。
末期の悪性腫瘍又は筋萎縮性側索硬化症若しくは筋ジストロフィーの患者であって、持続性の疼痛があり鎮痛剤の経口投与では疼痛が改善しないため注射による鎮痛剤注入が必要なもの又は注射による抗悪性腫瘍剤の注入が必要なものが、在宅において自ら実施する鎮痛療法又は化学療法をいいます。
在宅悪性腫瘍患者共同指導管理料とは
他の保険医療機関と連携して、同一日に当該患者に対する悪性腫瘍の鎮痛療法又は化学療法に関する指導管理を行った場合に算定することができます。在宅寝たきり患者処置指導管理料とは
家庭において療養を行っている患者で、現在寝たきりの状態にある方、またはこれに準ずる状態にある方が、在宅において自らまたはその家族等患者の看護に当たる者が実施する創傷処置(気管内ディスポーザブルカテーテル交換を含む。)、皮膚科軟膏処置、留置カテーテル設置、膀胱洗浄、導尿(尿道拡張を要するもの)、鼻腔栄養、ストーマ処置、喀痰吸引、介達牽引又は消炎鎮痛等処置をいいます。寝たきりに準ずる状態にある方とは「指定難病で医療受給者証を交付されている患者の方」です。「特定疾患治療研究事業に掲げる疾患で都道府県知事から受給者証の交付を受けている方」も該当します。
在宅自己疼痛管理指導管理料とは
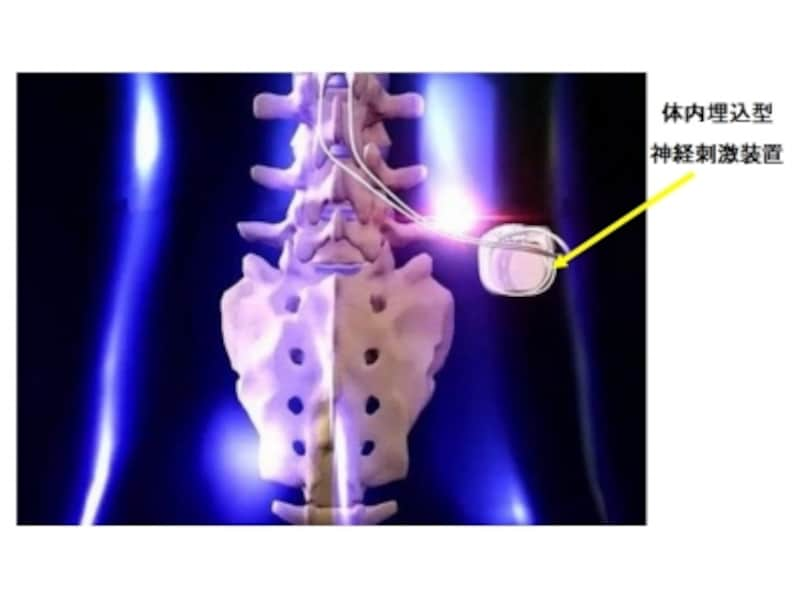
埋込型の神経刺激装置で脊髄を刺激します。
難治性慢性疼痛を有する方で、植込型脳・脊髄電気刺激装置を植え込み、疼痛管理を行っている患者のうち、在宅自己疼痛管理を行うことが必要と医師が認めた方です。
在宅振戦等刺激装置治療指導管理料とは
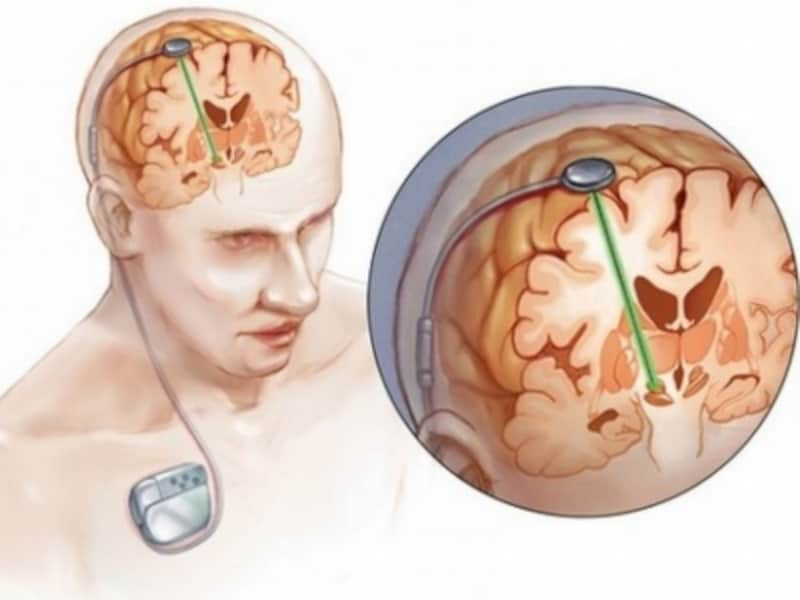
脳内に神経を刺激する装置を埋め込んで振戦を抑えます。
振戦(手足のふるえ)等除去のため植込型脳・脊髄刺激装置を植え込んだ後に、在宅において振戦等管理を行っている入院中の患者以外の患者に対して、在宅振戦管理に関する指導管理を行った場合に算定します。
在宅迷走神経電気刺激治療指導管理料とは
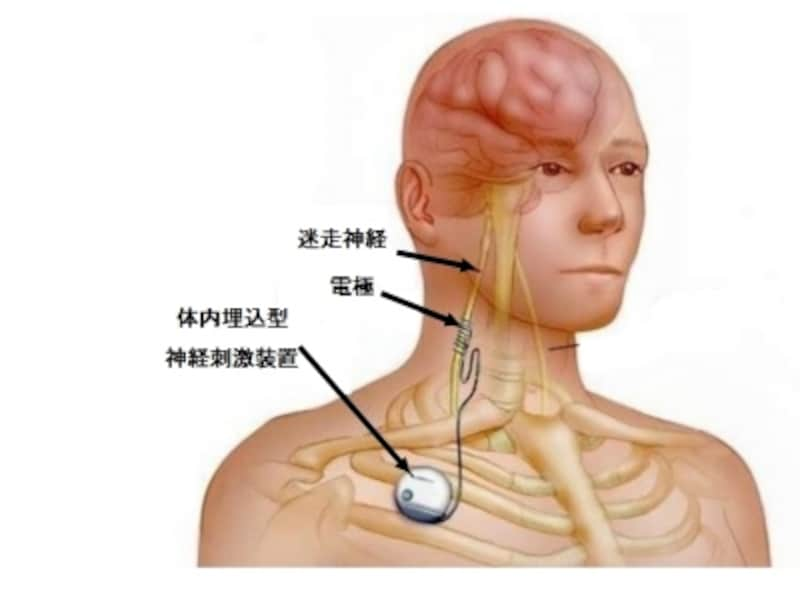
迷走神経を刺激することによりてんかんの発作を抑えます。
てんかん治療のため植込型迷走神経刺激装置を植え込んだ後に、在宅においててんかん管理を行っている入院中の患者以外の患者に対して、在宅てんかん管理に関する指導管理を行った場合に算定します。
在宅仙骨神経刺激療法指導管理料とは
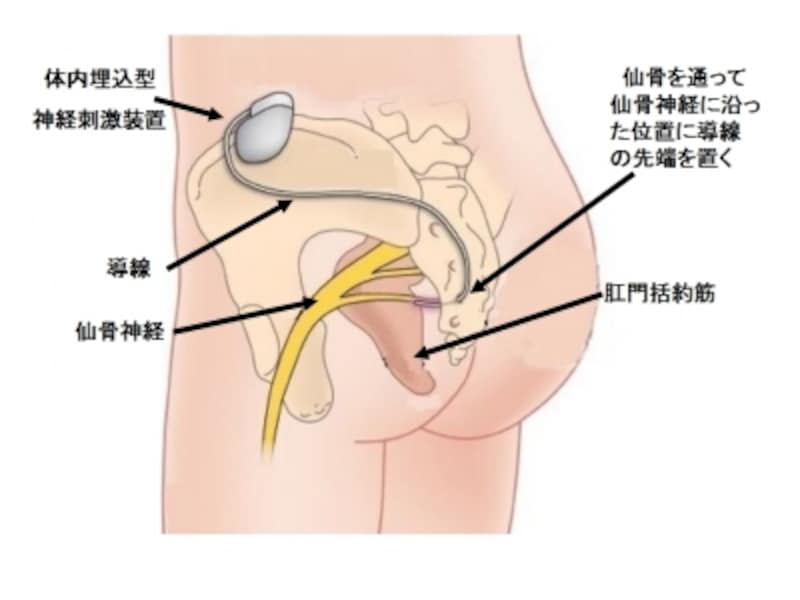
神経刺激により便の失禁をコントロールします。
便失禁のコントロールのため植込型仙骨神経刺激装置を植え込んだ後に、患者の同意を得て、在宅において、自己による便失禁管理を行っている入院中の患者以外の患者に対して、在宅便失禁管理に関する指導管理を行った場合に算定します。
在宅肺高血圧症患者指導管理料とは
肺高血圧症の患者であって入院中の患者以外の患者に対して、プロスタグランジ ンI2製剤の投与等に関する医学管理等を行った場合に算定します。在宅気管切開患者指導管理料とは
気管を切開して安定した状態であれば自宅に帰れます。
気管切開を行っている患者であって入院中の患者以外の患者に対して、在宅における気管切開に関する指導管理を行った場合に算定します。
在宅植込型補助人工心臓(非拍動流型)指導管理料とは
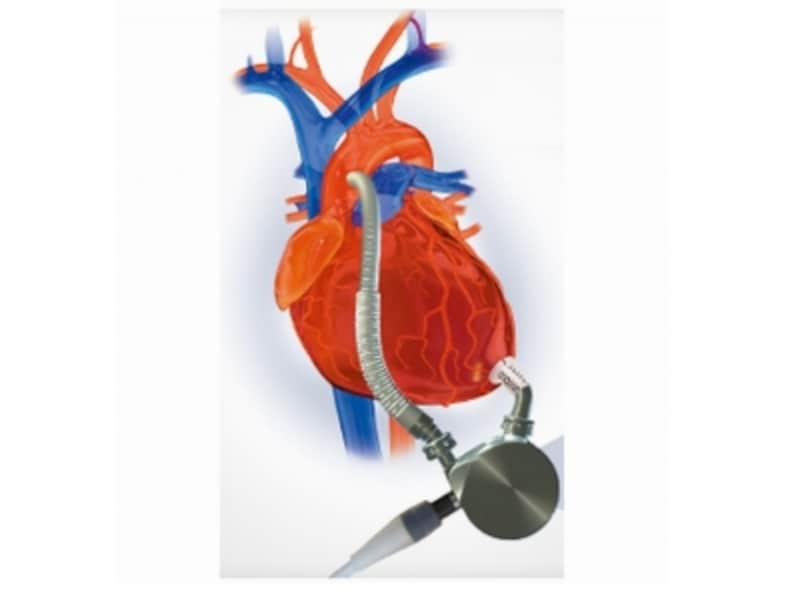
非拍動型の人工心臓。
在宅医療でできない医療
以上のように在宅でも受けられる医療は実に様々です。「在宅酸素療法」のように、多くの方が在宅で行われている医療もあります。その一方で、血液透析はクリニック、病院に通院して行われているなど、在宅ではほとんど普及していない医療が多いのも現実です。個々のクリニック、病院で提供している医療はそれぞれ異なりますので、在宅医療を受ける必要が出てきた場合や、在宅医療を検討したい場合は、まずは自宅近くのクリニック、病院に問い合わせしてみるのが一番です。
退院後に在宅医療へスムーズに移行できる病院もありますが、そうでない病院もありますので、自宅で可能な在宅医療を探す努力も必要かもしれません。







