大動脈解離とは
大動脈解離では場所によって2タイプ、タイミングで2タイプ、偽腔の状態でも2タイプがあります。解離が上行大動脈におよぶものをA型、下行大動脈のみにあるものをB型と呼び、治療法が異なるため重要な分類です。スタンフォード分類と呼びます。
タイミングでは急性と慢性があり、治療法・手術法がことなるためこれも大切。解離が発生して24時間以内を超急性、2週間以内を急性、2週から2か月を亜急性、それ以後を慢性解離とよびます。
また偽腔が血栓で閉塞し血液が流れていない型(偽腔閉塞型)と、血液が流れている型(偽腔開存型)の2タイプがあります。
大動脈解離の原因・メカニズム
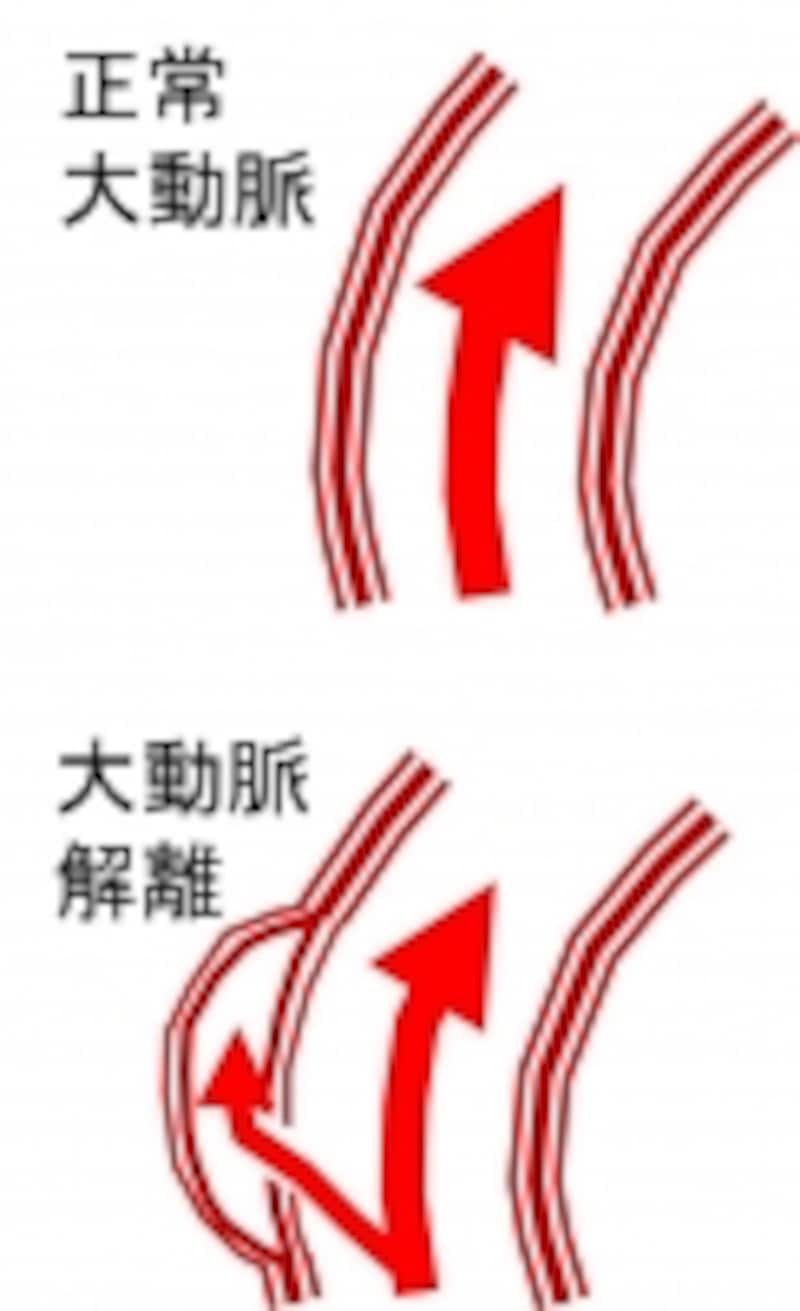
大動脈解離は普通の大動脈瘤とは異なる構造をもっており、破れやすく注意が必要です
それから外側の壁、偽腔側の薄い壁が大きくなり瘤になったり、破れて大出血したりします。また大動脈から分岐する重要な動脈が偽腔で圧迫され狭くなったり閉塞し、その重要臓器に血液が流れないため臓器不全が発生します。
大動脈が解離する原因はまだ不明ですが、高血圧が関与しているというデータは多くあります。また急性解離を起しやすい患者群が存在します。それには、
- マルファン症候群などの結合織疾患
- 上行大動脈拡大(特に大動脈二尖弁に合併したもの)
- 炎症性血管炎(巨細胞動脈炎、ベー チェット症候群)
- 自己免疫疾患
- この疾患の家族歴がある場合
- 妊婦
などが含まれます。これらの患者さんたちはとくに注意が必要で、それによって安全性が高まります。
大動脈解離の症状・診断法

強い胸痛や背中の痛みが急に来たら解離のおそれがあります。胸痛を起こす他の病気との鑑別も大切です。ただちに病院へ。、
そのため、胸や激痛が短時間でもあれば、その後いったん落ち着いても急いで病院へ行くべきです。なにしろ発症から2日間で約半分の患者さんが亡くなる病気ですから。その死亡原因は、心タンポナーデ(心臓の周囲に血液が貯まり圧迫します)、大動脈破裂、臓器虚血(偽腔に溜まった血液で冠動脈、脳動脈などの出口を塞いで起こる)などで、血圧が落ちショック状態となって死に至ります。とにかく直ちに病院へ行き、診断と治療を受ける必要があります。
大動脈解離のもうひとつの特徴は、解離で大動脈の枝がつぶれるとき、その枝が血液を送る臓器の症状が出ることです。
- たとえば大動脈の根本にある冠動脈が解離で閉塞すれば狭心症や心筋梗塞が起こりそのためのさまざまな症状が出る
- 大動脈から頸動脈へ分岐する付近の解離で頸動脈が狭窄すれば意識障害が、閉塞すれば脳梗塞が起こる
- 同様に腹腔動脈が解離のために狭窄すれば腹痛がおこり、大腿動脈などがやられれば下肢が痛む
胸や背中の痛みと前後してこれらの痛みがあればさらに要注意です。血圧の左右差があることも。これらの急性解離と比べて、慢性解離ではあまり目立った症状はありません。

造影剤をもちいたCTで大動脈解離の診断は確定します。裂けた内膜がフラップになって大動脈の内側に見え、その両サイドに真腔と偽腔があるのがわかります。多数の断面により空間的な位置が把握でき、かつ三次元表示も可能です
胸部X線では縦隔や心臓の拡大や胸水があれば参考になりますが決定打にはなりません。
心エコーは大動脈基部や弓部大動脈の解離、心タンポナーデ、大動脈弁閉鎖不全、冠動脈血流障害などがわかり有用です。頸動脈の解離や 腹部分枝の血流も併せてわかります。ショックのためCT検査を行う余裕のない場合は、超音波検査だけで外科治療に移ることもあります。
大動脈解離とまぎらわしい病気として、
- 狭心症・急性心筋梗塞、
- 急性肺塞栓症、
- 大動脈瘤破裂、
- 胆石発作、
- 尿路結石
などがあり、診断上注意が必要です。特に狭心症・急性心筋梗塞との鑑別は重要で、解離が原因で冠動脈の狭窄や閉塞をきたし、急性心筋梗塞を合併していることもあります。
参考:マルファン症候群について
マルファン症候群とは、大動脈瘤や解離、心臓の弁膜症、筋肉骨格系の異常および眼病変を合併します。遺伝性の病気と言われていますが突然変異によって起こることもあります。身長が高く、体型は細く、手足(指)が長いことが多く、脊椎側彎(そくわん)や漏斗胸(胸が窪んでいる)があり、自然気胸を合併しやすいです。眼病変に関しては、「水晶体亜脱臼」や、近視、網膜剥離を起こします。なかでも心臓血管系の病気は放置すれば命にかかわるものも多く、次の疾患が知られています。
- 大動脈基部拡張症と大動脈弁閉鎖不全症(これらはしばしば合併します)、
- 弓部大動脈瘤
- 下行大動脈瘤
- 大動脈解離(A型、B型)
- 僧帽弁逸脱症
- 僧帽弁閉鎖不全症
などです。
マルファン症候群では大動脈の壁が構造的に弱いため瘤化や解離をおこしやすいという弱点があります。そこで胸部腹部とも一般の基準より早めに手術することが安全上勧められています。また大動脈全体にわたる注意が必要です。そのため20代の若いうちから循環器専門医や心臓血管外科専門医の定期健診を受けることが勧められます。
実際、まだ手術するほどには大きくないと定期健診だけしていた上行大動脈瘤をもったマルファン患者さんが急性解離を起され、いそいで手術してことなきを得たという経験が10年ほど前にあります。その時の反省や内外の報告からもう少し小さいサイズで手術をするようにしました。その時にひとつ良かったのは、もし急性解離が起これば強い痛みがでるから、あわてず直ちに連絡してくださいと日頃から打ち合わせしていたため患者さんは冷静にスムースに迅速に対応できたことです。やはり備えあれば憂いなし、ですね。
参考サイト: 心臓外科手術情報WEB の大動脈疾患のページ