心臓の弁の役割
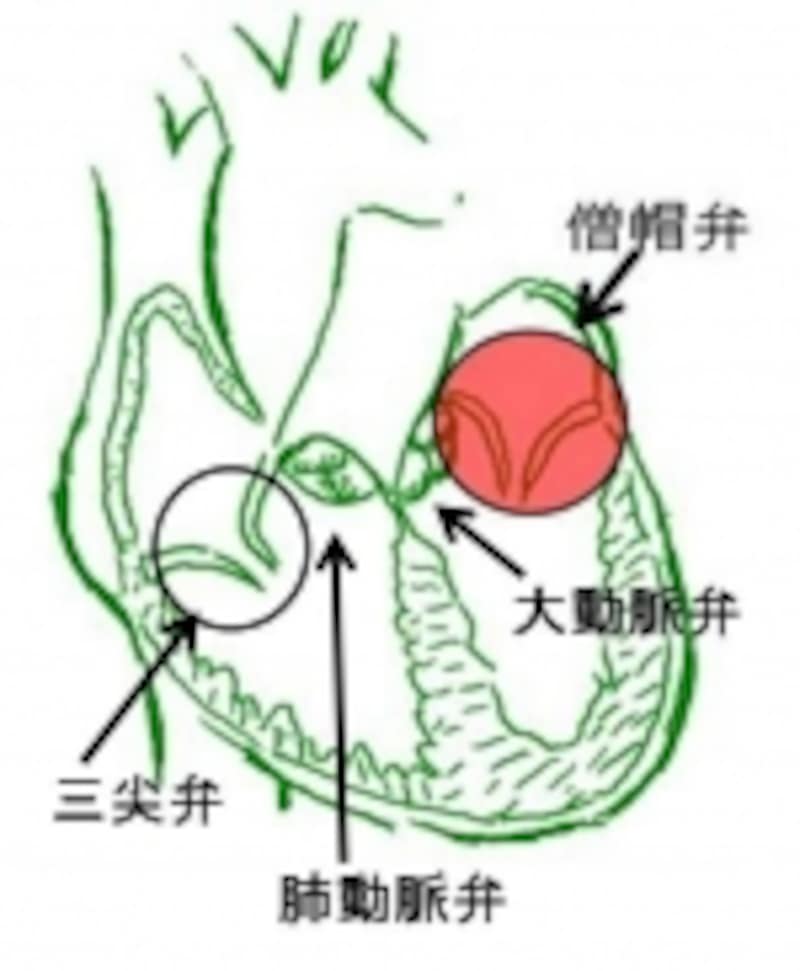
心臓にある4つの弁。それぞれ、全身、肺に血液を送る心室の血液逆流を防ぎます
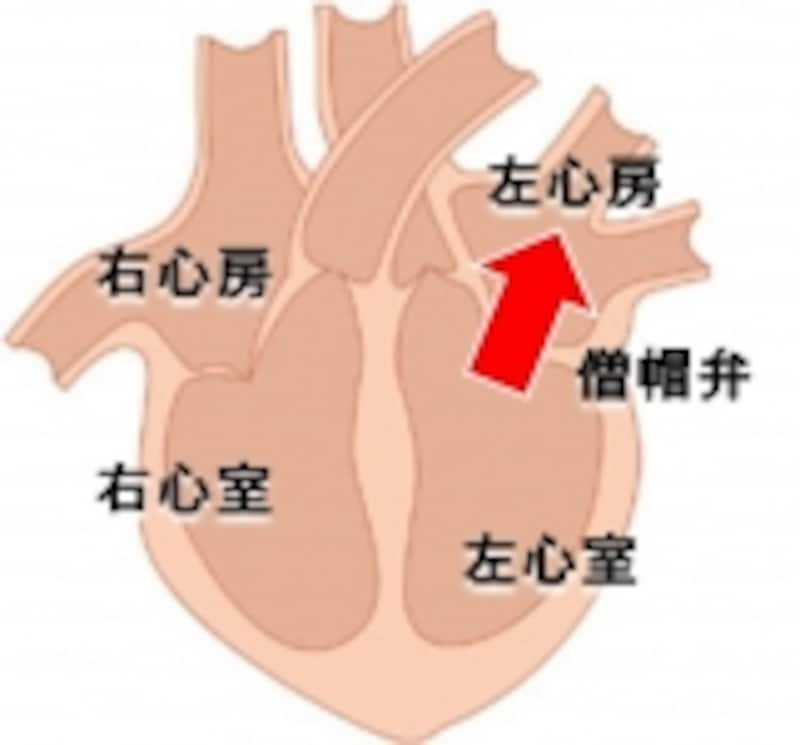
4つの弁は、それぞれ大動脈弁、僧帽弁、肺動脈弁、三尖弁と言います。
全身へ血液を送るポンプである左心室の入り口を守るのが「僧帽弁」、出口を守るのが「大動脈弁」。
肺に血液を送るポンプである右心室の入り口を守るのが「三尖弁」、出口を守るのが「肺動脈弁」です。(右図)
心臓弁膜症とは
心臓弁膜症とは、いずれかの弁がうまく閉じない(逆流、閉鎖不全症)場合か、うまく開かない、つまり狭くなる(狭窄、きょうさく)場合に起こります。4つの弁のいずれにも閉鎖不全や狭窄は起こることがありますし、閉鎖不全と狭窄が同時に起こることもあります。さらに複数の弁が壊れることもよくあります。大人と子どもでは弁膜症の種類や内容がある程度異なります。ここでは主に大人の弁膜症を意識して解説します。安全確保という観点からどの弁が、どの程度壊れているか、そしてその原因は何かということが大切になります。
心臓弁膜症の原因

高齢化社会になって弁膜症は増えています。弁も歳を取ることがあるのです。
最近は、加齢性(高齢のため組織が弱ること)や動脈硬化性(動脈硬化で血管と同様に弁も硬くなること)が増え、また心不全にともなう機能性弁膜症、つまり弁そのものは壊れていなくても、左室が弱って拡張し、弁をけん引し閉じなくなるケースが増えました。また感染性心内膜炎というばい菌による弁膜症は年齢を問わず起こります。
弁膜症によっては原因に特徴があります。たとえば「僧帽弁狭窄症」はほとんどがリウマチ性であり、「肺動脈弁狭窄症」はほとんどが先天性です。
「僧帽弁閉鎖不全症」は、リウマチ性や心筋梗塞などの虚血性心疾患、あるいは加齢による組織の弱化、マルファン症候群などの結合組織の病気によっても起こります。また、肺動脈閉鎖不全や三尖弁閉鎖不全は、弁膜自体に病気がなくても他疾患の影響で発生します。肺動脈弁閉鎖不全症は肺高血圧のとき、三尖弁閉
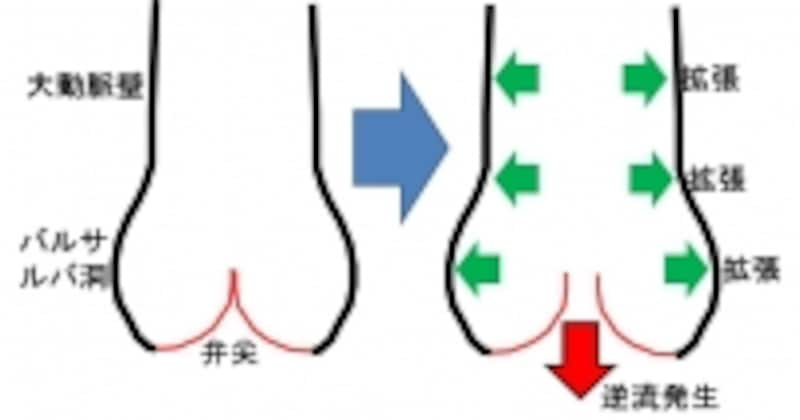
大動脈基部が拡張しても弁逆流が発生します
「大動脈弁閉鎖不全症」は大動脈瘤、特に大動脈基部拡張症や、加齢性・硬化性でもよく起こり、リウマチ性や梅毒性もあります。マルファン症候群に代表される結合組織疾患でも大動脈基部拡張症は起こります。近年、大動脈二尖弁つまり通常は3枚ある弁のひらひらした組織が2つになっているケースでは大動脈の基部(根本)から上行大動脈全域で瘤化しやすく、それは大動脈弁閉鎖不全症の原因となることが解明されました。
以上、弁膜症は、弁そのもの病変で起こりますが、弁そのものが正常でも弁の支
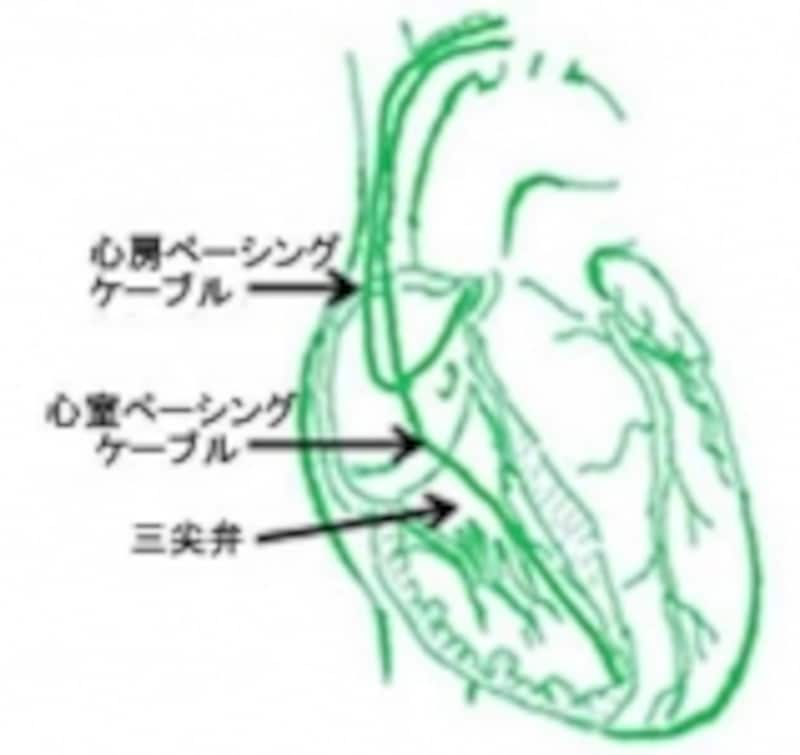
ペースメーカーによって起こる弁膜症もあります
なお特異な原因として心臓ペースメーカーによる三尖弁閉鎖不全症が挙げられます。これはペースメーカーのケーブルが三尖弁越しに右室へ入るため、ときに弁が動けなくなり逆流が起こるものです。
弁膜症のメカニズム
弁が逆流する閉鎖不全症の場合と弁が狭くなる狭窄の場合で様子が少し異なります。種類にわけて解説しましょう。■閉鎖不全症の場合
閉鎖不全症の一例。僧帽弁閉鎖不全症の場合では左房に強い負担がかかりその影響は肺にもおよびます
たとえば「僧帽弁閉鎖不全症」の場合なら、左房の圧が高くなり、肺から血液が戻って来にくくなるため、肺がうっ血し、息切れや重症では呼吸困難が起こります(図)。逆流してきた血液を再度受け入れるため左室が大きくなってしまいます。心臓では大きいことは悪いことなのです。また逆流のため本来前向きに送りだす血液の量が減って血圧が落ちたり全身が弱ったりします。
「大動脈弁閉鎖不全症」の場合でしたら、せっかくポンプ(この場合左室)が送りだした血液がまた左室へ戻ってくるため、左室が張り、大きくなり、苦しくなりますし、血圧も低くなりさまざまな二次的問題が起こります。
■「狭窄症」の場合
その弁の手前の部屋の圧が高くなり、そのための問題が起こります。

大動脈弁狭窄症。高い圧を出すために左室壁が肥大します
弁膜症の症状
メカニズムの項で述べた負担のため、しばしば症状が出てきます。■「僧帽弁閉鎖不全症」や「狭窄症」の症状

息切れは弁膜症の重要な症状です。胸痛や失神なども危険信号です
■「大動脈弁閉鎖不全症」の症状
運動時に息切れが起こりますが、弁の変化がゆっくり来る場合はかなり心臓が大きく悪くなるまで症状がないこともあるので、要注意。患者さんもいつしか無理をしない癖がついて、ほとんど運動をしないようになり、そのために症状が隠れて発見が遅れるのです。大動脈弁閉鎖不全症が進めば胸が痛くなったり失神発作が起こり、こうなると突然死などの危険が近くなります。
■「大動脈弁狭窄症」の症状
左室が高い圧を出す必要から左室壁が厚くなり、そのために不整脈や胸の痛み、失神発作、心不全などが発生します。これも危険信号で、この病気の場合、突然死の心配があります。こうした症状があればすみやかに医師に御相談下さい。
■「三尖弁閉鎖不全症」の症状
顔や足がむくんだり疲れやすくなります。肝臓などの内臓もむくみ、肝臓の不全状態(肝うっ血やうっ血性肝硬変)が起これば危険信号です。
いずれの弁膜症でも、心臓が耐えられなくなると、うっ血性心不全を合併し、その症状が出ます。肺にうっ血をおこすと、息切れや呼吸困難などの症状が現われ、全身のうっ血が進むと、疲れやすさ、下肢のむくみ、夜間頻尿、腹部張満感(肝臓うっ血)がおこります。体重も急に2~3kgあるいはそれ以上増えます。風邪をひきやすくなったり、こじらせて長引くこともあります。
■「弁膜症(特に僧帽弁狭窄症)」の症状
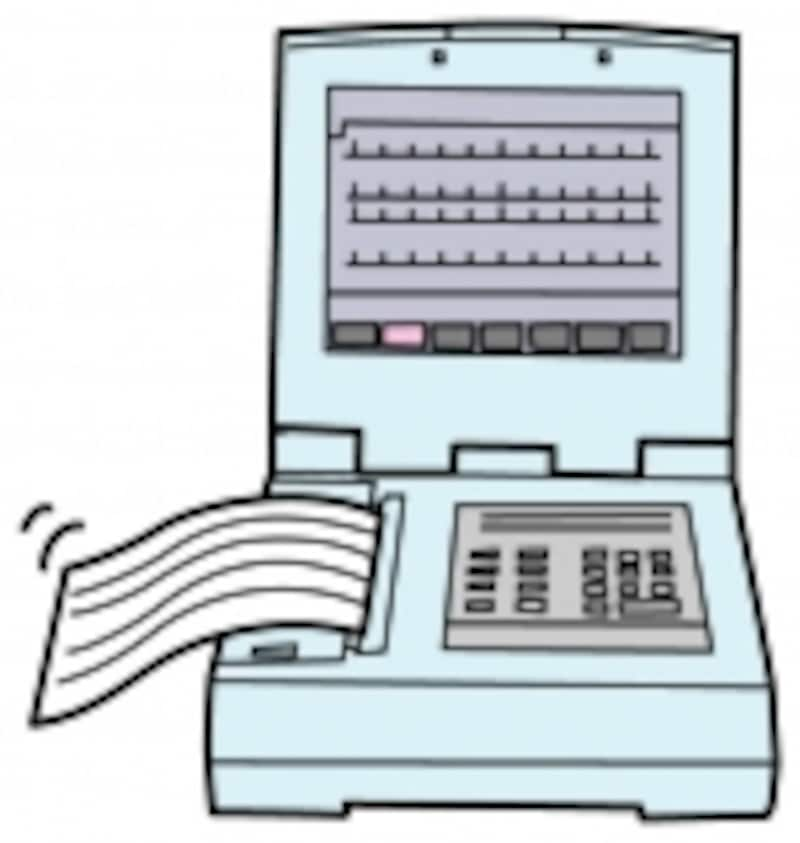
心電図で不整脈は診断できます。ただし不整脈の最中でしか診断はできず、必要なら24時間心電図(ホルター心電図)で記録して調べます
これらの問題が起こるまでに診察と治療を受け、未然に防ぐようにしましょう。その他の弁膜症たとえば僧帽弁閉鎖不全症大動脈弁狭窄症、三尖弁閉鎖不全症などでも心房細動を起こすことがあるため注意が必要です。
弁膜症の診断
まず問診つまり患者さんのお話を聞き、心臓の聴診をすれば手がかりがつかめます。運動時の息切れや運動の限界、そして心雑音があれば、およその診断はつきます。■胸部X線
心エコー。これでかなり詳細までわかります
■心エコーとドップラー
どの弁がどうなっているか、左室右室の大きさとパワーなどがすぐわかります。この検査は痛みも苦痛もほとんどなく、副作用もありません。しかも情報量が多いので極めて有益な検査です。
必要に応じて、心臓カテーテル検査や心血管造影検査を行なって、弁膜症の確認とともに程度の判定まで検討がなされます。
参考サイト: 心臓外科手術情報WEB の 心臓弁膜症のページ