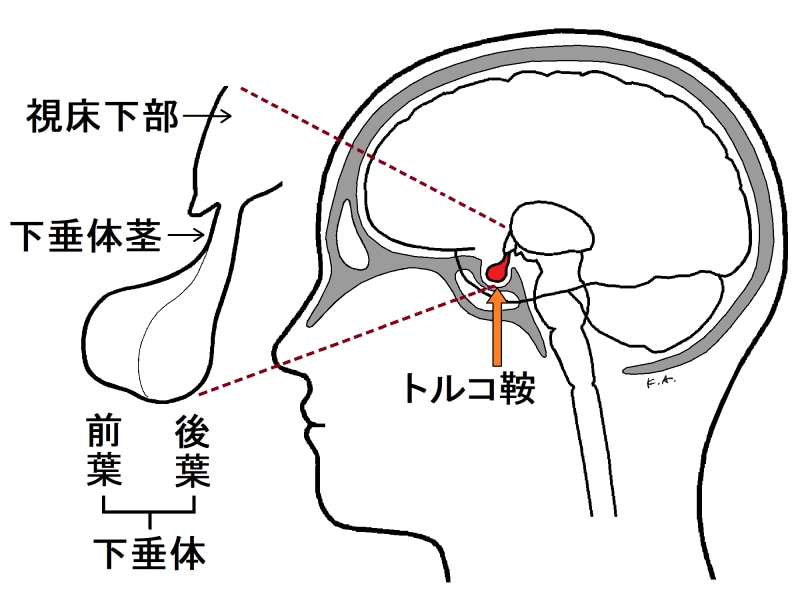
下垂体とは? 視床下部につながっている小さな器官
下垂体がある場所は脳の中ですが、下垂体は脳ではありません。下垂体の役割とは?
下垂体、脳下垂体という2通りの呼び方のどちらが適切かについては、多くの議論がありますが、英語では pituitary gland で脳を意味する言葉は入っていませんし、脳下垂体と呼ぶことが「脳の一部」という誤解を生んでいると思われますので、私は「下垂体」と呼ぶことを推奨します。ちなみに、英名中の「pituita」はギリシャ語で「粘液」を意味し、発見された当時は粘液を分泌するだけの器官だと思われてそう命名されたようですが、今では、ホルモンの産生・分泌に関係する場所であることが明らかになっています。
下垂体は、下垂体茎または下垂体柄または漏斗と呼ばれる細い茎状の構造で間脳の視床下部とつながっており、ぶらりと垂れ下がっています。柿の実みたいに落ちてこないのかなと気になる方もいらっしゃかもしれませんが、ご心配なく。下図に示したように、私たちの頭蓋骨の底面には、トルコ鞍と呼ばれる骨のくぼみがあり、下垂体はちょうどその中に収まるように存在し守られています。
下垂体の「前葉」「後葉」……実はまったく異なる由来
脳の部位名は、植物に喩えられることが多く、脳の中心部分を脳「幹」、大脳新皮質の一部を前頭「葉」のように呼びます。下垂体については、視床下部とつながっている部分が「茎」だとすると、その先にあるのは…そう「葉」ですよね。下垂体は、大きく2つに分けられ、前葉、後葉と名付けられています。
おおまかな形態にとらわれると、「下垂体の中に前葉と後葉がある」と思いがちですが、実は下垂体前葉と下垂体後葉はかなり違うので、そのような覚え方はしないほうがよいです。私は大学の授業で「下垂体前葉はホルモンの産生・分泌器官、下垂体後葉は視床下部の一部と考えなさい」と教えています。つまり、下垂体後葉は脳の一部(あるいは延長)だが、下垂体前葉は脳ではないということです。
赤ちゃんの頭の中で脳が出来上がっていく過程においても、前葉と後葉はまったく起源が違います。胎生期に、将来口や食道になる口腔の天井の一部が移動してきた分泌腺細胞の集まりが、前葉です。完成した大人の下垂体前葉は、たくさんのホルモン産生・分泌細胞が分布していることから、「腺性下垂体」とも呼ばれます。一方、脳の一部(第3脳室の底)が飛び出すようにして形成された神経組織が、後葉です。完成した大人の下垂体後葉には、腺細胞がなく、視床下部から伸びた神経終末が分布していることから、「神経性下垂体」とも呼ばれます。
脳の神経組織から飛び出した部分(下垂体後葉=神経性下垂体)に、脳じゃないところから移動してきた腺細胞の集合(下垂体前葉=腺性下垂体)がくっつくようにしてできたのが、下垂体だということです。
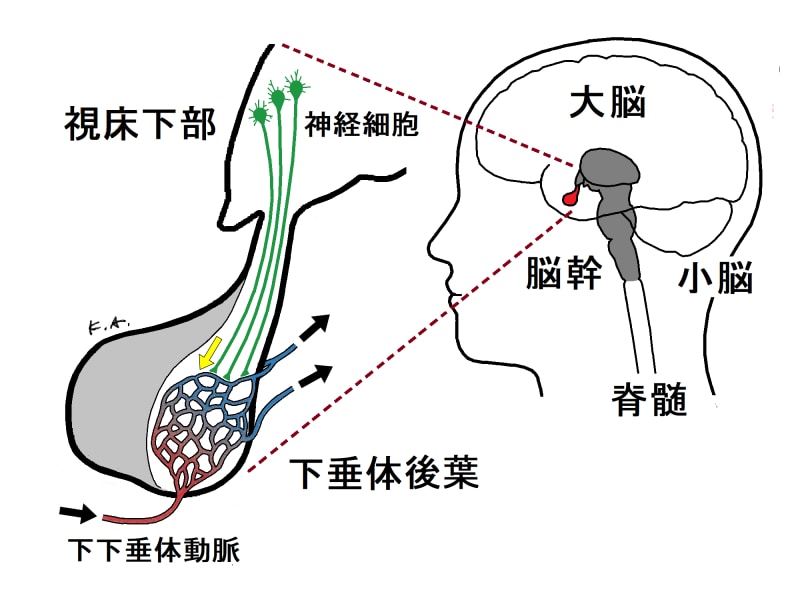
視床下部の神経細胞が作る下垂体後葉ホルモン
1895年にイギリスのG・オリバーとE・A・シェーファーが、動物の下垂体に含まれている物質を探す研究を行っていたところ、下垂体の抽出液に血圧を上げる効果があることを見つけました。また1928年には、アメリカのパークデービス社の研究者が、下垂体後葉抽出物から2種類の活性成分を取り出すことに成功し、子宮収縮作用と血圧上昇作用を示すことを確認しました。子宮収縮成分(oxytocic fraction)の方はピトシン(pitocin)、血圧上昇成分(pressor fraction)の方はピトレシン(pitressin)と呼ばれました。そして後に、ピトシンは「オキシトシン」、ピトレシンは「バソプレシン」という別名を与えられ、その名で代表的な下垂体後葉ホルモンとして広く知られるようになりました。
オキシトシンは、当初の発見通り、子宮を収縮させるのが主な作用で、妊娠したお母さんが子どもを出産するときに陣痛を起こすのに欠かせないホルモンです。他には、母乳を出す作用や記憶を促進する作用も知られ、さらに近年の研究から信頼や愛情に関わるホルモンであるとも考えられています。発達障害とオキシトシンの関係も注目されていますので、後の記事で詳しく解説したいと思います。
バソプレシンは、血管(vaso)を収縮させて血圧を上げる(血圧が上がると血管壁が強く押される= press)作用をもつホルモンとして最初に発見されたのでそう名付けられましたが、詳しく研究されるうちに、バソプレシンにはもっと主たる作用があることが判明しました。1919年に、ある研究者が尿崩症の患者に下垂体後葉抽出物を投与したところ、尿量が減少したのです。下垂体後葉には、尿量を減らす、つまり抗利尿作用をもつ物質があると推定され、探した結果、それがバソプレシンだったのです。
オキシトシンとバソプレシンは、まとめて下垂体後葉ホルモンと呼ばれますが、下垂体後葉で作られるわけではありません。繰り返しますが、後葉には、ホルモンを作る内分泌細胞は存在しません。下図に示すように、下垂体後葉ホルモンを作っているのは、視床下部の室傍核というところにある神経細胞で、その神経軸索は下垂体後葉まで伸びています。室傍核の神経細胞が作ったオキシトシンやバソプレシンは神経軸索を通って運ばれ、下垂体後葉にある神経終末から分泌されるとすぐに血管に入って、全身に運ばれます。
たくさんの下垂体前葉ホルモンを監督する視床下部
腺細胞の集合体として構成された下垂体前葉では、成長ホルモン、プロラクチン、甲状腺刺激ホルモン、副腎皮質刺激ホルモン、性腺刺激ホルモン等の多種類のホルモンが作られています。そのおおまかな作用は次の通りです。
・成長ホルモン:肝臓でのグリコーゲン分解や脂肪分解などの代謝をコントロールする。骨の伸長や筋肉の成長を促進する。
・プロラクチン(催乳ホルモン):乳腺を刺激して、乳汁の産生と分泌を促進する。
・甲状腺刺激ホルモン:甲状腺を刺激し、甲状腺ホルモンの生成を促す。
・副腎皮質刺激ホルモン:副腎皮質を刺激し、コルチゾールなどの副腎皮質ホルモンの生成を促す。
・性腺刺激ホルモン(卵胞刺激ホルモンと黄体形成ホルモン):精巣、卵巣および生殖器官を刺激し、精子と卵子、性ホルモンの生成を促進する。
どの腺細胞がどのホルモンを作るかは決まっています。ただし、どういうタイミングでどれくらいホルモンを作って分泌するのかを自分で決めることはできません。それを決めているのは脳です。具体的には、下垂体の上にある視床下部の弓状核などの神経細胞が、感覚系と連携をとりながら、環境の変化に対応できるように、下垂体前葉の特定の内分泌腺細胞に指令を送りコントロールしているのです。
下図のように、視床下部の神経細胞から分泌されたホルモンは、上下垂体動脈の血流に入り、下垂体門脈を経て下垂体前葉まで運ばれ、下垂体前葉の腺細胞に働きかけます。
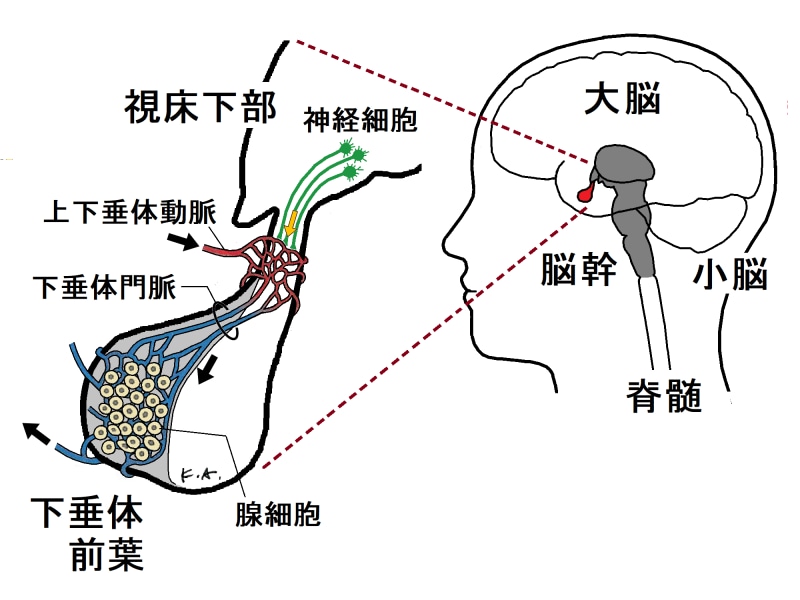
視床下部の神経細胞から分泌されるホルモン(視床下部ホルモン)は、上下垂体動脈の血流に入り、下垂体門脈を経て下垂体前葉に運ばれる。視床下部ホルモンの作用を受けた下垂体前葉の腺細胞からは、各種ホルモンが分泌され、下垂体前葉から出て行く血流にのって全身に運ばれる(ガイドが作成したオリジナル図)。
しかも、視床下部の神経細胞からの信号には、アクセルとブレーキが用意されています。たとえば、成長ホルモン放出ホルモン(growth hormone releasing hormone; GHRHまたはGRH)は、視床下部からの「成長ホルモンをたくさん作って分泌しなさい」という指令として使われます。成長ホルモン抑制ホルモン(別名:ソマトスタチン)は、視床下部からの「成長ホルモンの生成と分泌を止めなさい」という指令として使われます。それらのバランスによって、最終的に下垂体前葉の腺細胞が成長ホルモンを産生・分泌するタイミングや量が左右されているのです。
私たちが気づかないうちに、視床下部は「生命維持」という最重要任務をやり遂げるために、絶え間なく、綿密に、たくさんの指令を出し、全身を巡回するホルモンという実働部隊を監督し続けているのです。