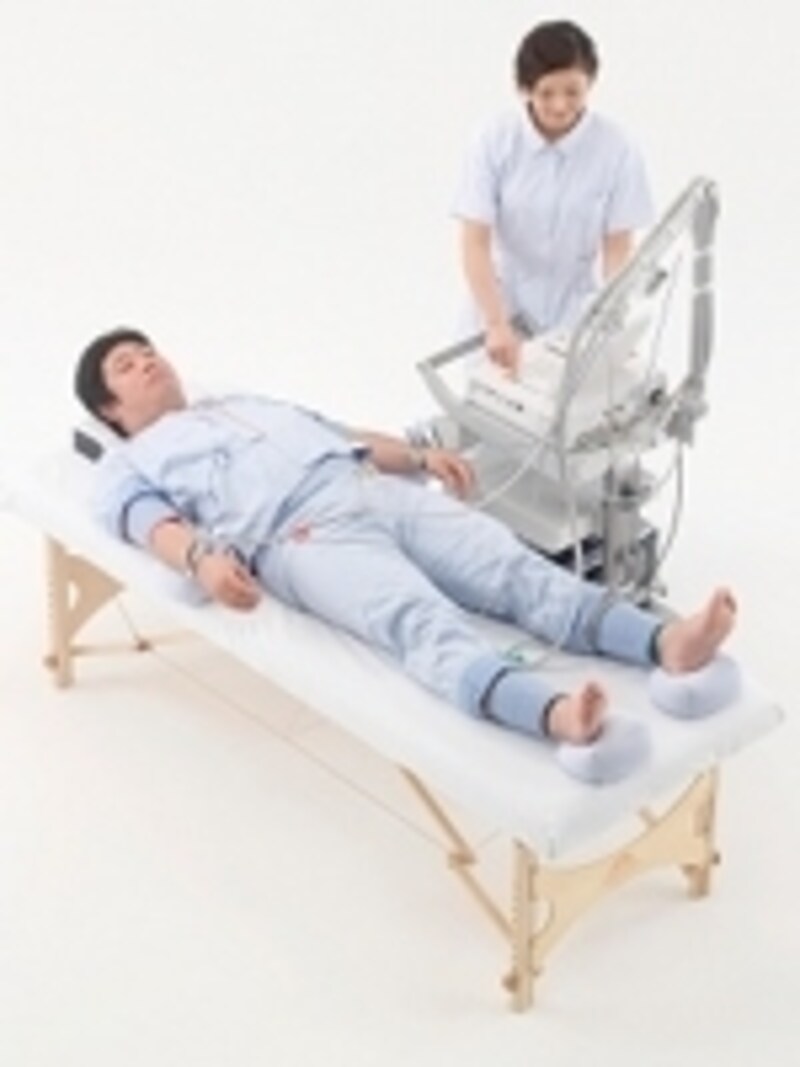
足病変は重症化すると予後がとても悪くなります。早期発見・治療が重要で、血流検査が欠かせません。その代表的なABI検査です。
写真:フクダ電子(株) 提供
昨年の『治せる!足のきず 2月10日はフットケアの日』で説明したように、靴文化の長い歴史がある国々、例えば米国には、足の治療のために外科手術もできる足病医という足治療医学の博士号(DPM)をもった専門医がいて、足のトラブルを一手に引き受けてくれます。しかし、そういう歴史も制度もない日本では、誰がチームケアが必要な足病変治療のリーダーになるのか、また、なるべきなのかが全く見えてきません。
糖尿病患者の足の壊死・切断を防ぐために
糖尿病患者の血流障害、神経障害を伴う足の創傷(開いたきず)は数日、数週間ほどで急速に炎症が進行しますから、足の切断を回避するためには素早い診断と治療が必要です。しかし、国がその対応策づくりに重い腰をなかなか上げようとしないので、足を守るスクリーニングなどのシステムづくりの啓発をマスコミ各位も支援して欲しいとの呼び掛けが講演者からありました。私たちも喜んで参画しましょう。国際糖尿病連合(IDF)によると、2011年には20秒に1本の割合で糖尿病患者の下肢が世界中のどこかで失われていたとのショッキングな報告があります。最後まで自分の足で歩くには、まず毎日自分で足をチェックすることでしたね。そして、私たちの足を守るシステムづくりへの参加を主治医にもはたらきかけてみましょう。糖尿病患者の足病変の治療を他科に依頼する紹介先もない主治医師が現実にいるのです。
嬉しいことに次のような組織が下肢救済のために立ち上がってくれています。
日本フットケア学会
http://www.jsfootcare.org/ja/
日本下肢救済・足病学会
http://www.jlspm.com/
今回のプレスセミナーは、その日本フットケア学会の小林修三理事長と日本下肢救済・足病学会の大浦武彦理事長の講演でした。とても明解な解説でしたが、論点が多岐にわたったので、ここでは適切な診断・治療を受けられなかったために下肢切断に至ってしまうケースを問題視して、日本で初めてその治療実態を明らかにした患者・医師調査のハイライトを紹介します。なお、この調査は日本メドトロニック株式会社の協力の下に行われたものです。
足病診療に関する患者・医師調査によると
(1)患者調査は2011年11月9日~12月14日、(社)全国腎臓病協議会の透析患者会員に郵送調査をして、「糖尿病腎症を含む透析患者」4,102人から有効回答を得ました。糖尿病や慢性腎不全、特に透析があると末梢動脈疾患(PAD)/閉塞性動脈硬化症(ASO)による足病変がハイリスクになるのです。血流が障害されることによって手足が壊疽になる発生率を一般人口と比べてみると、一般人口を1とすると糖尿病患者のリスクは1.63ですが、非糖尿病の透析患者では82.6、糖尿病透析患者では481.4と極端に跳ね上がって大変なリスクを背負うことになります。悲しいことですが、糖尿病の透析患者が下肢を切断すると1年生存率が51.9%、つまり2人に1人です。5年生存率が14.4%ですからほとんど誰もいなくなってしまいます。
重症PAD(末梢動脈疾患)の5年死亡率は、なんと乳がんや大腸がんより高いのです。
患者調査でわかった足病変リスクへの意識
- 末梢動脈疾患(PAD)に関する検査・治療について知っている人は2割
これ程ハイリスクな透析患者でも、末梢動脈疾患について「検査、治療内容、治療してくれる診療科、治療後について詳しく知っている」と回答した人は全体の18.2%でした。疾患・治療の知識は誰も教えてくれないようです。自分で勉強するしかありません。 - 44.8%の患者は自分が末梢動脈疾患(PAD)になりやすいことを知らない
PADの危険因子は、男性、高齢、糖尿病、喫煙、高血圧、脂質異常症、慢性腎臓病(透析)などです。 - 足病変ハイリスク患者にもかかわらず「足の健康管理」に対する意識が不十分
患者にフットケアを指導できる人がほとんどいません。やっと日本フットケア学会でフットケア指導士の教育・認定制度が始まりました。同学会のwebで指導士のいる病院を探すことができますが、まだまだ圧倒的に不足しています。 - 足病変ハイリスク患者にもかかわらず、4割が病院でフットケアを受けていない
足に傷がないかどうかの確認や、爪きり、たこ、魚の目の処理などのフットケアを定期的に受けている人は42%にすぎませんでした。フットケアを受けていない(受けられない?)人が43.5%です。 - 全体の56.9%に末梢動脈疾患(PAD)、16.7%に重症下肢虚血(CLI)の疑いがあった
末梢動脈疾患(PAD)の症状は一般にフォンテイン分類によって評価されます。1度 無症状・下肢の冷感・しびれ、 2度 間欠性跛行(ある一定距離を歩くと下肢の痛み・重い感じが出現し、休むとまた改善して歩けるようになることを繰り返す。) 3度 安静時疼痛 4度 潰瘍・壊死
3度以上を重症下肢虚血(CLI)としますが、透析患者は無症状から一気に潰瘍・壊死を起こすことがあるので油断ができません。 - 重症下肢虚血(CLI)の疑いがある症状があっても受診したことがない人が3割
末梢動脈疾患(PAD)の疑いがある症状を経験しても、医療プロバイダーに相談・受診したことがない人が47.5%もいました。特に「安静時疼痛」や「足に潰瘍や壊疽」などの重症下肢虚血(CLI)の疑いがある症状があっても29.6%の人が相談・受診したことがないと回答しました。 - 重症下肢虚血(CLI)の疑いがある症状になってから初めて相談・受診したのは25.6%
末梢動脈疾患(PAD)の疑いがある症状について、初めて医療プロバイダーに相談・受診した時にどのような症状があったかを回答した人のうち、4人に1人(25.6%)は「安静時疼痛」や「足に潰瘍や壊疽がある」などの重症下肢虚血(CLI)が疑われる症状になってから相談・受診したと回答しました。 - 重症下肢虚血(CLI)の疑いがある症状で受診した診療科で足の血圧検査を受けたのは3割
末梢動脈疾患(PAD)の疑いがある症状で最初に相談・受診した診療科において、足の血圧検査を受けた人は34.4%でした。特に「安静時疼痛」や「足に潰瘍や壊疽がある」などの重症下肢虚血(CLI)の疑いがある症状で足の血圧検査を受けた人は31.5%でした。
次回は医療プロバイダーサイドの足病変診察の実情を解説します。足病変は時間との戦いですから、最適な診療科に最初から飛び込まなくてはなりませんが、これもまた、誰も教えてくれないのです。






