かつて心臓手術とは危険で怖いものでした
加えて、手術中、心臓の肩代わりをする人工心肺(別名体外循環)を使うため、あとで出血がしやすく、それだけ輸血も増えやすくなり、一段と体の負担が増えたものでした。
しかし患者さんが前向きに元気に暮らせるよう、心臓手術もそれだけ患者さんにやさしく、苦しみも少なく早く社会復帰できるよう、さまざまな工夫がなされて来ました。
ここでは大きく2種類の工夫について解説します。1つは上記の創を小さく、なるべく骨を切らないか、切っても一部だけに限定し、あとの苦痛を減らす「ミックス手術」。もう1つは人工心肺・体外循環を使わずに行う「オフポンプ手術」です。
ミックス手術(MICS手術)
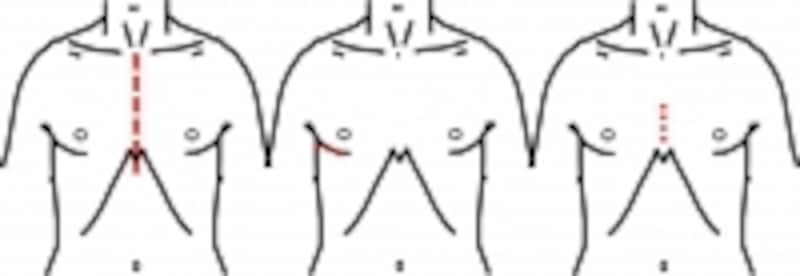
皮膚切開のいろいろ。赤い点線が皮膚切開部分です。左:通常の胸骨正中切開、中:ポートアクセス、右:胸骨下部部分切開です。
ミックス手術では皮膚をできるだけ小さく切る、そして胸骨(胸の真ん中にある骨)を切らないか、切っても部分的です。その代表例がポートアクセス手術です。
■ポートアクセス手術
ポートアクセス手術は右側の胸を小さく切って(上図)、そこから僧帽弁形成術や僧帽弁置換術などを行う手術です。三尖弁形成術、メイズ手術、あるいは少し違う切開で大動脈弁置換術を行うこともあります。
この方法は次の利点があります。

MICSによる手術の傷跡です。骨を切らないため痛みも少ないです
1. 創が小さく、また目立ちにくいこと、さらに
2. 骨を切らずにすむため、治りが速く、仕事復帰・社会復帰が早いこと
3. 肋間神経ブロックを併用するため手術後の痛みが軽いこと
このように利点が多く、患者さんの満足度も高い手術です。ただし次のような弱点あるいは注意点があります。
1. 視野が狭いため技術的に難易度が高い
2. 熟練した心臓外科医でないと複雑な僧帽弁形成術は難しく、時間もかかりがちなため未熟な外科医では危険なこともある。通常の弁形成が苦手な外科医ではミックスでの弁形成はできない。
3. もしも大動脈などから出血すれば制御できない可能性があり、その場合は通常の正中切開を加えて対処しなければならないことがあり得る
つまりポートアクセス法による心臓手術は、限られた一部のエキスパートによって意義のある手術になると言えましょう。
なおこのポートアクセス法では内視鏡を使わない方法と、使う方法があります。
現時点では使わない方法のほうが手術が速い傾向がありますが、将来的には内視鏡の性能向上によって普及しやすくなる可能性があります。
■ロボット手術
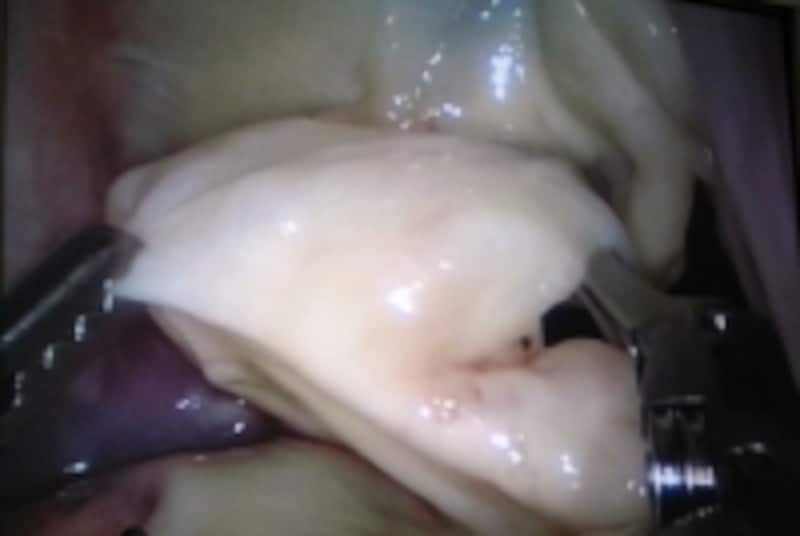
ロボットで僧帽弁形成術を行っているところです
ロボットといっても自分の意思で動くのではなく、あくまでもマジックハンドで、動かすのは人間です。
この手術の利点は
1. 創が小さいこと
2. そのため上記ポートアクセス法と同様のメリット、つまり早い社会復帰や痛みの軽減があること
が挙げられます。その一方、このロボット手術の弱点は
1. 心臓手術では保険適応とならないため、およそ200万円の自己負担が必要となること
2. ロボットの腕(3本)や眼(ビデオカメラ1本)など多数の穴を胸に開ける必要から、メインの創は多少小さくても多数の創のため美容上のメリットが割引になること
などが挙げられます。
将来、保険が使えるようになって患者さんの自己負担がなくなれば、あるいはさらに進化した器械ができれば普及することが期待されます。
■胸骨部分切開によるミックス手術

ミックス手術のあとは患者さんが元気になりやすいです
上部部分切開は20年あまり前にクリーブランドクリニックなどで提唱され、日本でも一時用いられましたがその後下火になっています。
手術がやりづらいケースもあり、また大動脈弁置換術が主で僧帽弁手術にはやや視野が悪いことがあるからです。そのため僧帽弁手術では心房中隔切開を延長する両心房上部アプローチが頻用されましたが、この方法は視野はまずまず良好ながら洞結節動脈を離断するため、術後に除脈となりペースメーカーが必要となる恐れがあるという弱点があります。
下部部分切開も以前からある方法ですが、症例を選べばメリットがある方法です。術後の痛みが少ないことと、創の位置が低いため、夏服でもあまり創が気にならないからです。著者はポートアクセスを第一選択としていますがそれが医学上の理由で不都合なケースや、二弁三弁手術などのときにこの方法を活用しています。
オフポンプ手術

人工心肺(体外循環)の器械。複雑な回路ですが、さまざまな状況に対応できるオールマイティな器械です。
それ以外に弓部大動脈瘤などにステントグラフトを併用したハイブリッド手術もオフポンプでできる低侵襲手術です。
■MIDCAB(ミッドキャブ)手術
冠動脈は心臓の表面にあるため、手術のときに心臓を止めて開ける必要がありません。そのためオフポンプバイパスという考え方は30年以上昔からありました。操作がやりやすい右冠動脈へのバイパスが主でした。
ただそのころはまだ冠動脈バイパス手術そのものが発展途上にあり、手術が次々に改良されていく中でオフポンプはいったん下火になりました。
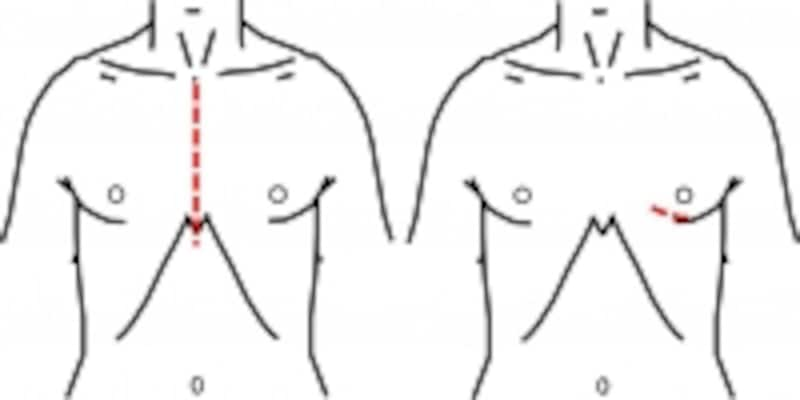
標準的な胸骨正中切開(左)とMIDCAB(右)の皮膚切開です
しかしMIDCABでは1本バイパス、せいぜい2本しかできないため、不完全手術という印象をもたれ、まもなく普及した正中切開による多枝オフポンプバイパスに移行して行きました。
ただし、左内胸動脈―左前下降枝バイパスは最重要・最有効バイパスで、これさえ確保しておけばあとはカテーテル治療PCIや薬による治療で患者さんは永く生きられる傾向が強く、その意味で近年、PCIとのハイブリッド治療つまり双方の長所を活かした新たな治療として見直される傾向があります。
■オフポンプ冠動脈バイパス手術
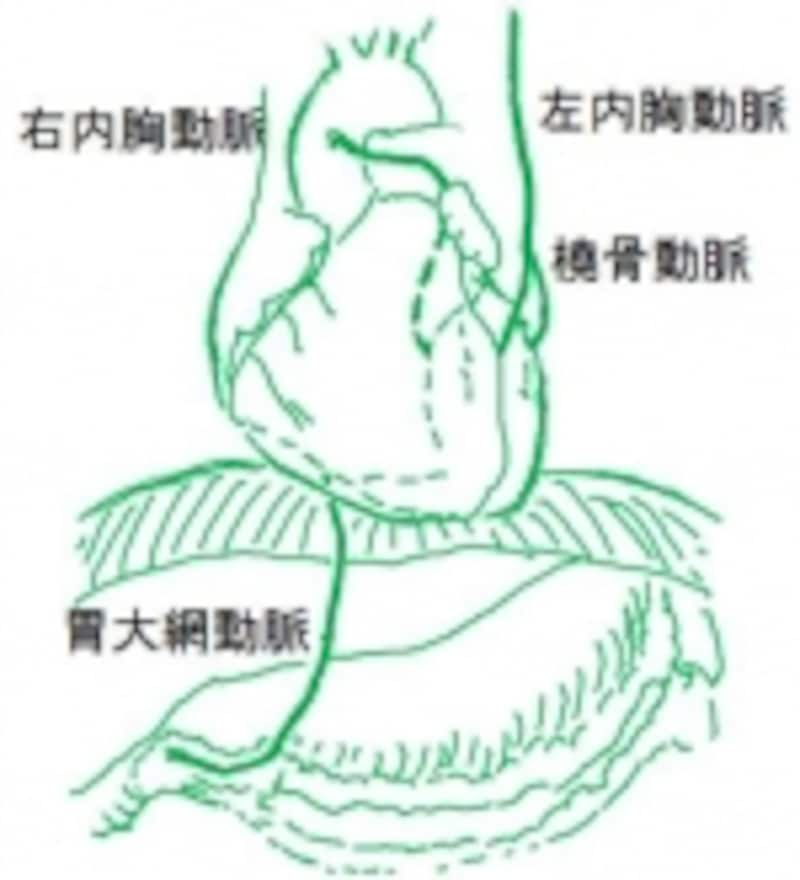
オフポンプバイパスのひとつの例です
長期成績がPICステントよりも優秀と言われる内胸動脈(ITA)を左右合計2本もちいて左冠動脈の主な枝にバイパスをつけることで心臓は良い状態で安定します。さらに必要に応じて、右冠動脈やその枝に胃大網動脈(GEA)や静脈グラフト(SVG)を吻合し完全に血行を再建します。
1990年代後半はまだ珍しい手術で、心臓の裏側の血管はとくに難しいと言われました。しかしそのころでもリマ支持糸と圧着型スタビライザーの使用で裏側の血管にもバイパスをつけることはできました。現在はより優れた器械で心臓を脱転つまり倒立させ、血圧を下げることもなく、吻合部を吸引型スタビライザーで安定させて快適に吻合できることが多いです。
しかし手術前に血圧が危険レベルまで低下しているような患者さんや不整脈が多数でて危険な状態の患者さんなどでは、あまり無理をせず、人工心肺を使用してゆうゆうとバイパスをつけるオンポンプ拍動式バイパス手術を行ったり、従来型の体外循環で心臓を止めてバイパスをつける方法をもちいる病院も少なくありません。
ともあれこのオフポンプバイパス手術の進歩で、これまでバイパス手術の際に時折見られた脳梗塞が激減し、肺や腎臓が悪い患者さんやがん患者さんにもバイパス手術の恩恵が届くようになりました。
オフポンプバイパス手術が状態の悪い患者さんを引き受けることで、オンポンプバイパス手術は状態の良い患者さんに用いられ、どちらの手術成績も上がるようになりました。

内科と外科や他科、コメディカルなどを合わせたハートチームの時代がやってきました
今後PCIの成績改善でまたその方針も変化するかも知れませんが、バイパス手術とPCIがそれぞれの長所を活かす形で同じ治療体系の中に入って協力してベスト治療を提供できる、これが理想的なハートチームの医療と思います。
まとめ
以上、患者さんにやさしい心臓手術を、ミックス手術とオフポンプ手術の2つの観点から解説しました。より多くの患者さんたちに、こうした優れた手術の恩恵が届けば幸いです。参考サイト
心臓外科手術情報WEB: ミックス手術やオフポンプバイパス手術の詳しい解説があります。