大動脈解離の治療の概要
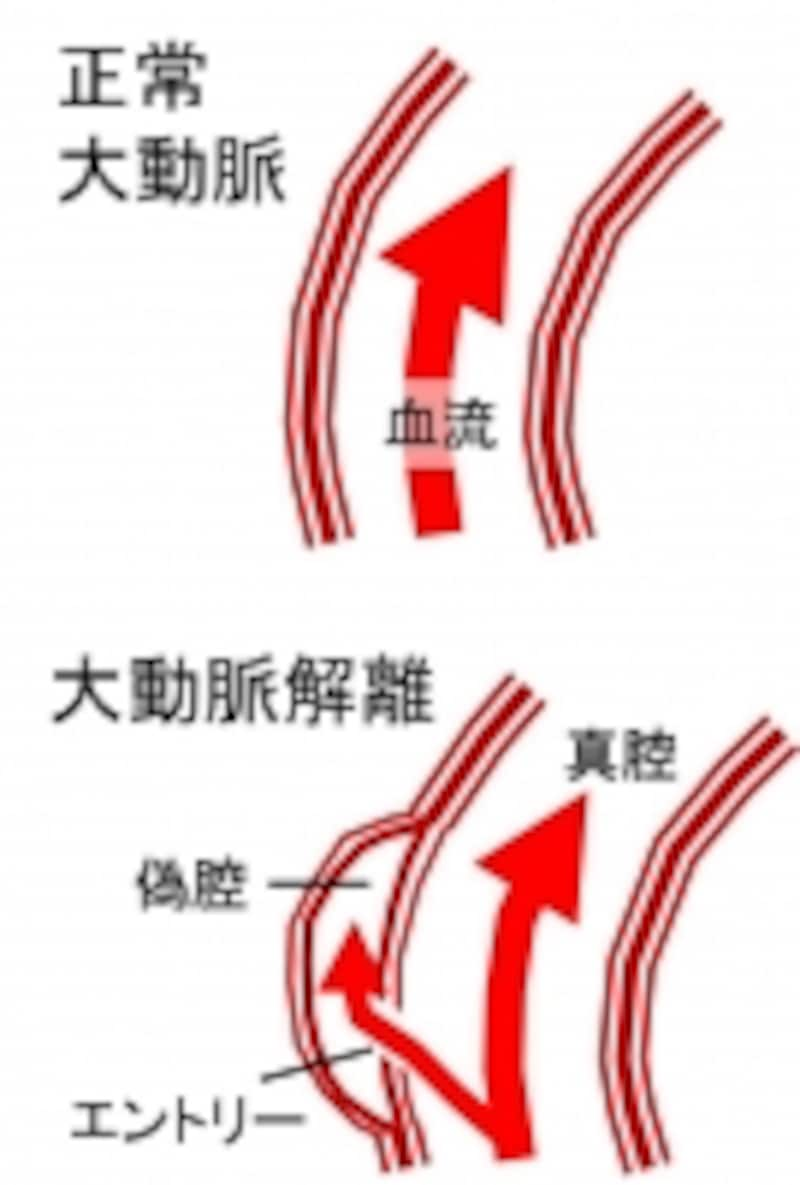
大動脈解離の形を模式図でしめします
■ 急性大動脈解離の場合
急性大動脈解離には、上行大動脈が解離したA型と下行大動脈が解離したB型があります。
A型の場合、そのままでは危険な大動脈部分を手術によって人工血管で置き換えます。置き換え方は基本的に真性大動脈瘤と同様。ただし急性大動脈解離の場合は、大動脈壁が内外に裂けているため非常に弱く、注意深い吻合が求められます。この点で真性大動脈瘤と少し違います。
B型の場合、手術は行わず、お薬などで安定させます。
■ 慢性大動脈解離の場合
通常2ヶ月以上を指しますが、解離してから時間が経っている慢性解離の場合、解離腔が破れそうな場合や大動脈の枝の血流が悪くなって臓器不全を起こしそうなときに、手術によってそれらを人工血管で修復します。
それぞれの治療法、手術法について、以下で詳しく説明します。
急性A型解離の治療法

A型急性解離に対する近位弓部大動脈置換術をしめします。下行大動脈の解離はそのままで術後もB型解離に準じた治療を続けます
その多くは上行大動脈置換術または近位弓部大動脈置換術で、必要に応じて弓部大動脈全置換術を行います。これは解離したところを全部取り換えるのではなく、基本的には上行大動脈を取り換えることを基本とし、近位弓部大動脈や弓部大動脈全体が将来瘤となって危険と予想されるとき、たとえばそこにエントリーという内膜の裂け目があるときに、それらも取り換えるのです。
換言すればA型解離(手術が必要)をB型解離(通常お薬等で良い)に変換すれば必要最小限は確保できたと言えるわけです。そこが瘤となった大動脈を全部取り換える真性瘤の手術とちがう点です。

急性大動脈解離は迅速な対応と熟練した高度なチームをもつ病院でこそ助かります。
逆に手術が始まると同時に心停止になり、ただちに心臓周囲の血液を取り去って回復、あとは予定どおりの手術をして救命したなどの経験も何度かあります。つまりあと1時間早く来てくれたら救命できたのにとか、あと1時間遅ければダメだったろうという経験が少なからずあるのです。
急性大動脈解離は時間勝負と言われるゆえんです。またチーム力があり、何事も迅速に対応し小回りが効く病院が有利と言われるゆえんでもあります。
急性B型解離の治療法

急性B型解離は通常は集中治療室で点滴などをもちいて血圧をしっかりと低めに抑え、大動脈の安定化をはかります
もし解離した部分が拡張し破れそうになったり下行大動脈の枝の血流が悪くなり臓器虚血が起こればB型解離といえども手術が必要となります。左開胸し体外循環を用いて下行大動脈を人工血管で取り換えます。
急性大動脈解離の手術成績は向上しつつありますが、現代のデータでも5~7%前後の死亡率が一流施設でもあります。これは手術前に心停止に陥ったり、脳への頸動脈が解離して脳虚血を起こしたケースあるいは全身の動脈硬化などが著明な患者さんで下肢の灌流が極度に悪化したなどの場合、手術後に回復が難しいことが多々あるためです。手術前に良い状態の方では手術の成功率が高いです。そのため一刻も早く病院へ行き、少しでも早く診断をつけることが手術治療成績の改善に必要です。
なおA型解離をB型へ変換するのがこれまでの手術の中心でしたが、これでは解離腔を残すため、予後が意外に悪いことも知られています。現在それに対する治療が一部の先進施設で試みられています。
慢性大動脈解離の治療法

慢性大動脈解離の患者さんの手術前後の状態を三次元CT写真でお示しします。破れそうだった弓部大動脈が人工血管ですっかり安定しました
手術では瘤化した部分を人工血管で置き換えます。手術の適応は真性大動脈瘤と似ているところもありますが、ただ瘤を人工血管で置き換えるのではなく、重要臓器が真腔か偽腔のどちらから血液灌流を受けているかを考え、人工血管で置き換えたあと血流障害が起こらないことを十分検討する必要があります。いずれかの重要血管が偽腔から灌流されているなら、偽腔をつぶさないような方法を選びます。
ステントグラフトについて(続編)
大動脈瘤のページでも解説しましたが、折りたたんだ人工血管をカテーテルに乗せて瘤まで運び、そこで広げて瘤に内張りをつけて治すステントグラフトが進化を続けています。大動脈解離でもB型解離を中心に応用がされつつあり今後の展開が期待されています。慢性大動脈解離でもステントグラフトは試用されています。さまざまな期待と将来性が考えられるステントグラフトですが、つぎのような合併症や注意点があります。■ステントグラフトの合併症
- エンドリーク(漏れ): 動脈瘤内に血流が残存することで、動脈瘤壁に血圧がかかるため動脈瘤破裂の危険性が残ります。
- 人工血管の閉塞や狭窄: 人工血管が捻れたり、折れたりした状態で移植された場合です。
- 大動脈壁への負荷: ステントグラフトを固定する部位に負担がかかり、そこが拡大して動脈瘤に漏れが生じることがあります。
- 側枝の閉塞: 大動脈から分岐している大切な血管をステントグラフトでふさいでしまった場合、その血管によって養われている臓器に傷害が起こることがあります。
- 人工血管の移動や破壊: 人工血管が移動したり、移植された人工血管が長期的に破損することも。
- 動脈瘤の術中破裂
- 塞栓症
- 血管損傷
- 出血
- 発熱
- 腰部に挿入する麻酔チューブによる合併症
- 枝血管による動脈瘤への血流(II型エンドリーク)
こうしたことが起こらぬよう注意深くステントグラフトを植え込む必要があり、また合併症が起これば迅速に対応することが肝要です。
参考サイト: 心臓外科手術情報WEBの中の 大動脈疾患のページ
大動脈基部については心臓弁膜症のページを