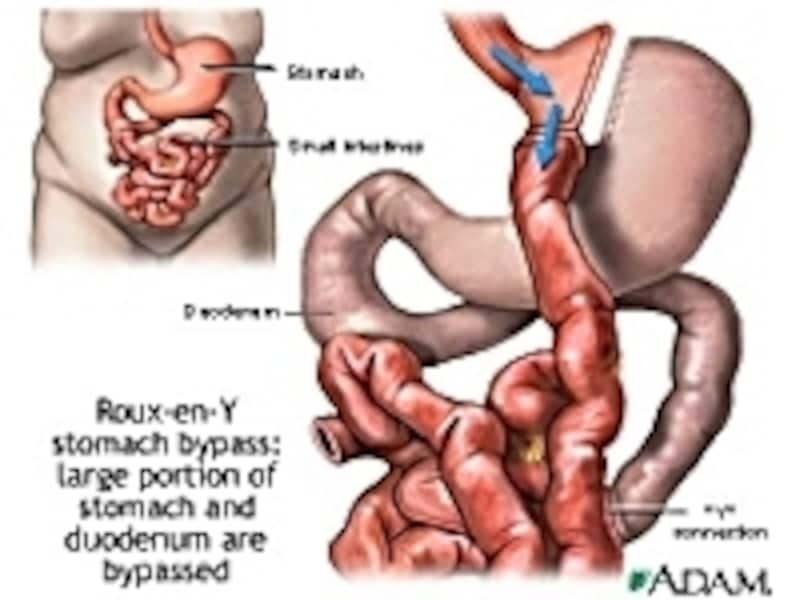
胃バイパス術はRoux-en-Y(ルー・アン・イグレック法、日本ではルーワイ法)と呼ばれる手術です。
A.D.A.M.
まずは、前回記事、「減量(肥満)手術は「魔法の治療」への近道かも!?」にお目通しください。こちらでは用語の説明を省略しますので。
インスリンが十分に分泌されているタイプの糖尿病
糖尿病といえば1型でも2型でも私たちは無条件にインスリン不足を考えるでしょう。しかし、インスリンが十分に分泌されているタイプの2型糖尿病があるのです。これは主に肥満によって引き起こされる、「インスリンがよく効かない状態」。インスリン抵抗性が強く、インスリンを作るベータ細胞の能力を超えてしまうため、高血糖になってしまいます。肥満になると、筋肉や肝臓に脂質がたまり、筋肉細胞のインスリン受容体が減少し、善玉ホルモンのアディポネクチンも減ってインスリン感受性が低下してしまいます。
それでもコーカジアン(白人)は遺伝的にインスリン分泌力が強いので、高インスリン状態がさらに続きます。しかし、血液中にインスリンがあると脂肪細胞が血液中のブドウ糖をせっせと脂肪に作り替えるので、ますます高度肥満になってしまうのです。
肥満症手術のメリット
現在、カナダでは何と肥満症手術は5年待ちの状態だそうです。肥満症手術で胃を小さくしたり、栄養素を吸収する小腸の食物が通る経路を短くすれば、高度肥満者でもおおむね1~2年で、40~50kgもの減量ができます。一日の食物摂取量も減り、大きくダイエットできるのですから、筋肉細胞のブドウ糖輸送体も増え、全身のブドウ糖保持量も上昇し、インスリン感受性も劇的に改善します。ただし、これらは肥満のある2型糖尿病者が減量に成功したことによる二次的な効果です。ですから、いろいろある肥満症手術のいずれでも期待できるものです。
2型糖尿病は小腸の機能障害?
恐らくこのような学説を耳にするのは初めてでしょう。これが世界の研究者に「糖尿病手術(療法)サミット Diabetes Surgery Summit」を呼びかけたFrancesco Rubino医師らの主張です。なるべくやさしく、解説致します。肥満症手術のうち、胃バイパス術(RYGB)や胆膵路バイパス(BPD)のように、食べたものが十二指腸や空腸を通らないようにバイパスを作った手術を受けた2型糖尿病者は、術後すぐにインスリン感受性が向上して血糖コントロールがつくようになるのです。
明らかに年月のかかる減量効果ではなく、食物摂取量、栄養素の吸収不良によるものでもないことを、Dr.Rubinoらは綿密な動物実験の観察から確認しました。
「食べた物が胃や十二指腸、空腸などをバイパスして、直に小腸の下の方に素早く大量に届くようになるので、そこにある内分泌細胞から血糖値を下げるホルモンの分泌が増えるのでは?」という説はとても有力です。今、話題のインクレチンの一つであるGLP-1を分泌する小腸の遠位に多く存在するL(エル)細胞は、インスリン分泌を強めるGLP-1の他にPYYという食欲を抑えるペプチドホルモンも分泌して満腹感をコントロールしています。ルーワイ法で行う胃バイパス術は、同時に胃液や膵液、胆汁を直接小腸下部に送り込むので、これらがGLP-1の分泌を促すことも知られています。
また、胃から分泌されるホルモンのグレリンは空腹のシグナルを脳に伝えるものですが、胃バイパス術を受けるとグレリン濃度は低下するそうです。つまり、空腹感も減ります。肥満症手術は消化管ホルモンに大きな影響を与えます。
このように書いてくると高度肥満の2型糖尿病の胃バイパス術は、インスリン分泌を促すGLP-1を増やし、脂肪やブドウ糖の吸収を減らし、大きく減量できる、と良いことずくめですが、2型糖尿病ではない人やラットの動物実験では逆に胃バイパス術を受けると耐糖能が不安定になるのです。つまり、血糖コントロールが悪化します。胃潰瘍などで胃全摘術を受けた人が、ダンピングシンドロームの低血糖を引き起こすことは昔からよく知られていました。
これは不思議ですね。でも現実にそういうことが起きているのです。いろいろな臨床例や動物実験から、Dr.Rubinoらの胃腸外科の専門医たちはGLP-1説とは異なる次のような結論に達しました。
- 健常者にとって、栄養素が十二指腸を通っていくことは血糖を正常に保つために必要なことである。十二指腸・空腸を迂回することは腸-膵島軸を阻害するように見える。
- 糖尿病者にとっては、逆に栄養素が十二指腸・空腸を迂回することによって耐糖能が改善する。
話が逸れますが、耐糖能とは尿糖検査が主だった時代に、糖尿病患者が尿糖を出さずにどれだけの糖負荷に耐えられるかという考え方から生まれた言葉です。からだがブドウ糖を処理する能力と言うことも出来ます。
これらのデータから、手術で食物が近位小腸をバイパスして通らなくなることによって、2型糖尿病者が何らかの原因で障害を受けていた腸管ホルモンの働きが回復して、耐糖能を元に戻したようにも思われます。このことから「2型糖尿病は、もしかしたら小腸の機能障害ではないか?」という仮説になったのです。
一つの考え方としては、食物が通ると近位小腸からインクレチンの作用と拮抗する未知のアンチ・インクレチンシグナルが出てきて、それがインスリンの作用をブレークしながら血糖値のバランスを取っているのでは?というものがあります。2型糖尿病はアンチ・インクレチンの出過ぎかも知れません。
インスリンとアンチ・インクレチンシグナルのバランスが崩れると、インスリン抵抗性や2型糖尿病になるとすれば、そして、もし存在するとすれば、この未知の物質の発見は新薬開発につながる可能性が大ですね。薬でコントロールできればリスクを伴う手術から開放されます。
ところで、この記事のタイトルに2型糖尿病が「治る」という言葉を使いましたが、正しくは糖尿病の診断基準が「解消する」ということです。肥満症手術を受けて「全ての糖尿病薬が不要になり、早朝空腹時血糖値も126mg/dl未満、ブドウ糖負荷テスト2時間値200mg/dl未満、糖尿病薬中止から3ヵ月以降のHbA1Cも正常値になること」を意味します。
2009年3月のJAMA(米国医師会誌)に、肥満症手術と2型糖尿病の関係を研究した600余りの論文(対象患者数135,000人以上)のメタ分析の結果が発表されています。
それによると術後に78%の2型糖尿病者が糖尿病診断条件から完全に外れて、血糖コントロールが改善したグループも含めると何と87%の患者の糖尿病が良くなっています。驚異的な数字ですね!
どのような糖尿病患者が手術療法に向いているか、どんな手術が糖尿病治療にいいのかはこれからの課題です。外科手術ですから当然リスクを伴いますが、今の内科療法では平均余命も短く、QOLも低く、世界的な糖尿病流行も抑えられません。そもそも内科療法では「治らない」のです。これから2型糖尿病の治療方法を巡って内科医vs.外科医の主導権争いもありそうですね!
最後になりましたが、2型の罹病歴の長い人やインスリンが不可欠の人は、手術でも完全な回復は望めないようですよ。






