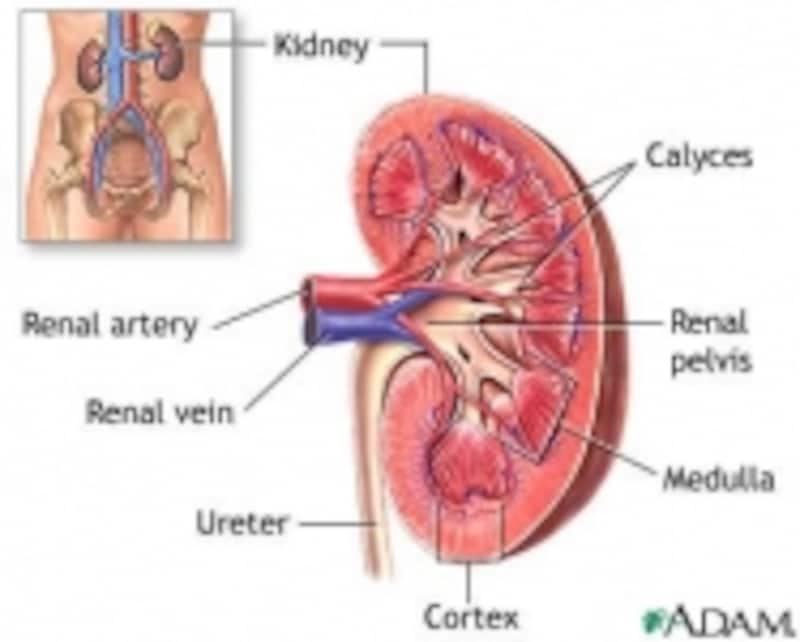
腎臓の大きさはじゃがいものメイクイーン程度A.D.A.M.
あなたの腎臓に何が起きているか?
遺伝やライフスタイル、加齢による2型糖尿病は、いつ発症したのか定かではありません。一方、自己免疫疾患である1型糖尿病は劇的な始まり方をしますから、発症した時点がはっきりしています。そのため、糖尿病になると腎臓がどのように変化するのかは、1型糖尿病の観察や検査で詳しく調べられています。なお、2型糖尿病も腎症になれば1型と同じように推移すると考えられています。
糖尿病腎症の自然経過(Natural History)
1型糖尿病と診断されたときは、まだ腎臓の組織的な変性はありません。しかし、糸球体の細小血管が拡張して腎臓を流れる血液が増え、原尿となるGFR(糸球体濾過量)も150ml/分と異常に多く、腎臓のサイズも重さも大きくなります。ちなみに健康な人のGFRは100~120ml/分です。このように高血糖による多尿、頻尿は最初から腎臓に大きな負担をかけているのです。しかし、血糖コントロールをよくすればGFRも正常値に近づきます。確かに血糖値がよくなれば、喉の渇きもトイレの回数も減りますね。
診断後2~3年たつと顕微鏡下での組織構造変化が始まっています。糸球体の中で細小血管をささえている薄い膜(メサンギウム)が肥厚し始め、糸球体や尿細管の基底膜も厚くなります。つまり、糖尿病糸球体硬化症が始まっているのです。しかし腎血流量やGFRは依然として高い状態です。
通常は診断から10~15年たつと、微量のアルブミン(血液のタンパク質の一つ)が尿の中に漏れ出てくるようになります。糸球体の濾過膜には、老廃物は出すけど大切な血球やタンパク質を出さない程度の大きさの孔が開いています。
分子量6万9,000のアルブミンはこれとすれすれの大きさなので、健康な人でもわずかに濾過されています。このフィルターが少し痛み始め、血圧も高いと少しずつ漏れる量が増えてきます。
これを感知して適切な治療を始めるための検査が微量アルブミン尿検査です。このレベルでは尿タンパクの試験紙では反応しないので、感度の高い特別な検査が必要になります。尿タンパクが陰性だと、この微量アルブミン検査を怠る医師がいるようですが、年1回の検査はぜひ必要です。患者自身が問題意識を持ちましょう。
適切な治療を受けていないと、アルブミンがどんどん漏出して、15年以降にはタンパク尿の状態になります。腎臓の機能を表わすGFRも少しずつ下がりますし、尿タンパクも増え続けます。血圧やコレステロール値がとても高くなり、貧血やむくみのような腎臓病の症状が明らかになります。ベストの治療をしないと、タンパク尿になってから5~10年で末期腎不全になります。発症から25年ですね。
タンパク尿になってから厳格な血糖コントロールをしても、どうも進行を止めることは出来ないようです。しかし、網膜症や神経症も進みますから、最適な血糖コントロールはいつでも大事なことです。
2つの防衛ラインは血糖と血圧
優良な血糖コントロールは糖尿病腎症のリスクを下げます。1型糖尿病で行ったアメリカのDCCTという大規模研究では、タイトコントロールを行ったグループは35%も微量アルブミン尿になるリスクを軽減しました。さらに危険なタンパク尿になることを56%も少なくしました。同様なことが2型糖尿病でも報告されています。ほとんどの1型糖尿病の人はタンパク尿になる前は普通の血圧ですが、肥満や高齢者の多い2型糖尿病の人は腎症の有無にかかわらず、高血圧症を併せ持つことがよくあります。
糖尿病腎症の予防や治療に血圧の正常化がとても大きな役割を果します。微量アルブミン尿の段階でも、タンパク尿になってからでもそうなのです。微量アルブミン尿の時点で高血圧を治療することで、その後の進行を止められる人もいるのです。
ところで、病気の自然経過というのは、適切な治療を行わないとこのような推移で経過するということです。なるべく早く微量アルブミン尿の時に発見して、治療や生活習慣の改善(塩分摂取量やタンパク質制限食、禁煙など)に取り組みましょう。糖尿病腎症は早い段階で腎臓病専門医の診断・指導を受けることをお勧めします。ありふれた市販薬でも腎臓を壊す薬があるので勉強しなければなりません。次回は日常生活の注意点を考えます。
■関連リンク
糖尿病腎症を予防する高血圧薬ARBとは?
あなたの腎臓を守ろう!まず糖尿病管理から






