胃カメラ、バリウム検査、どちらの検査を受けるべきか

胃の検査として有名な胃カメラとバリウム。果たしてどちらを受けるとよいのでしょうか?
数日は市販のお薬を服用してはみたけれど、なんとなくすっきりしない。そんなときには、意を決してクリニックを受診される方も多いのではないでしょうか。
胃を詳しく調べてみるということでは、胃十二指腸内視鏡検査と上部消化管造影検査、すなわち胃カメラとバリウムの検査があることはよく知られています。
しかし、このどちらを受ければよいのか、それとも両方受けなければならないのか、ということについては、少しわかりにくいのではないかと思います。
今回は、これら二つの検査の特徴もふまえて、ご説明したいと思います。
胃カメラ……胃潰瘍、胃炎、早期の胃がん、ピロリ菌検査も可能
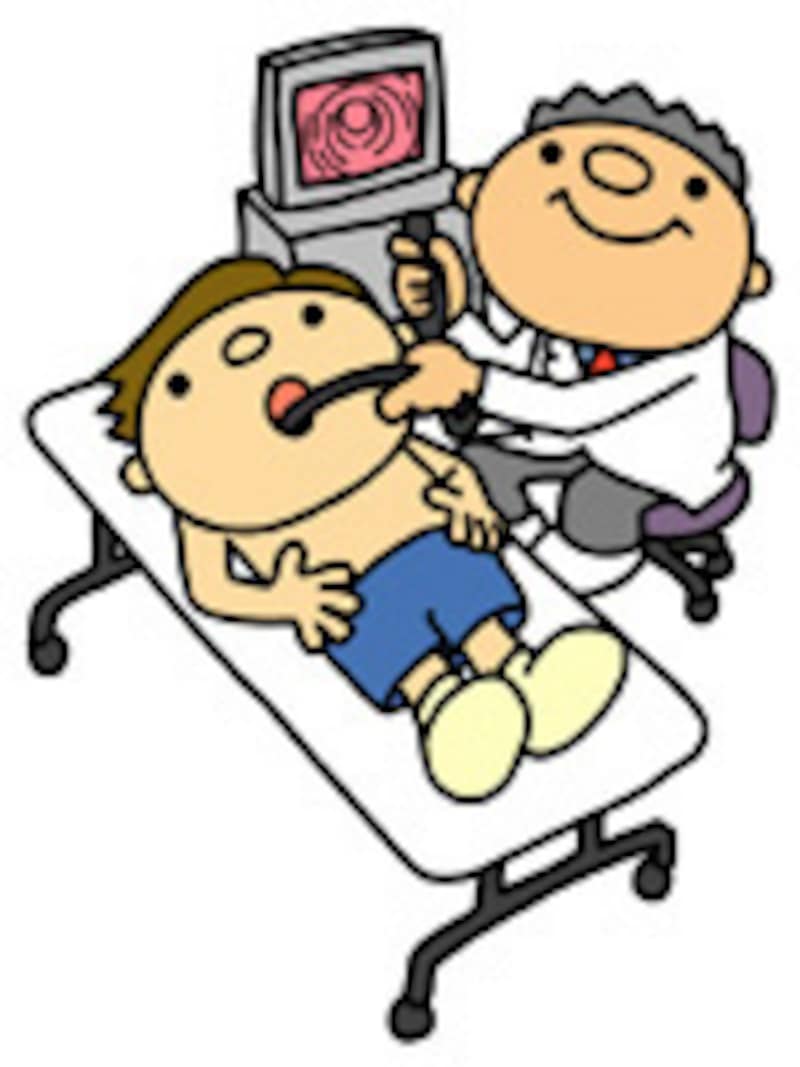 |
| 胃カメラの強みは、胃の粘膜表面の状態を詳しく観察できることです |
また、「生検」といって「がん」が疑われる部位の細胞を一部採取して、確定診断を得られることも大きな特徴です。テレビでもおなじみのピロリ菌の検査も行えます。近年では、早期の胃がんは、胃カメラで器具を使って、おなかにキズをつけずに切除することも可能になってきました。
その一方で、カメラが挿入されるときの違和感を敬遠される方も多いです。検査前に、少し気持ちが楽になるようなお薬を使い、のどに十分な麻酔をすることで大部分は、それほど大きな負担をかけずに検査が可能ですが、人によっては、のどの反射が強くて、カメラを挿入するときに非常に苦しい思いをされる場合があるのは、胃カメラの欠点ともいえます。ただ、最近では、麻酔で眠っている間に胃カメラを行うケースも増えてきました。私も一度受けましたが、始めますよの声で眠ってしまって、起こされたら終わったいたという感じでしたので、カメラは苦しいからなぁ、と思っている方にはお勧めだと思います。
バリウム検査……飲み込む負担が少なく、胃の形全体の観察が可能
 |
| 飲み込むのに、胃カメラのような違和感がなく、胃の形全体を観察できるのがバリウムの検査です |
この検査では、基本的に胃の表面についたバリウムの状態を観察することで、胃の粘膜の荒れや、潰瘍、胃がんなどによっておこる変化を見つけることができます。また、実際に造影剤が口から食道、胃から十二指腸へと流れていく様子を見ることができる他、胃全体の形を観察することができるのが大きな特徴です。
胃カメラとバリウムは補い合う検査
 |
| 胃カメラとバリウムの検査は、互いに補い合う関係にあると言えます。 |
その一方で、バリウムの検査は、造影剤の流れ方を見ることで、食物の通過障害などを見つけやすく、胃の形全体を俯瞰することができ、検査に伴う苦痛が少ないという利点があります。粘膜面の観察や、確定診断・治療という点では、胃カメラに一歩ゆずります。また、健康上問題はありませんが一定量の放射線被曝が避けられない、造影剤による便秘の可能性もあるという問題もあります。
胃カメラにしても、バリウムにしても、その検査の大きな目的の一つは胃がんを早期の状態で発見することです。胃がんにもいくつかの種類があり、多くは、まず粘膜面に異常をきたしますが、中にはスキルス胃がんといって、粘膜面にあまり変化がおこらずに胃の壁全体にはうようにがん細胞が広がるタイプのものもあります。
すなわち、いろいろなタイプの胃がんを見つけるためには、粘膜に強い胃カメラと、動きや胃の形全体に強いバリウムの検査を、状態にあわせて組み合わせるのがよいと思います。
つまり、はじめて受ける検査としては、バリウムの検査を行い、異常があれば、胃カメラの検査を行うことがおすすめです。また、健康診断を毎年、もしくは定期的に受けられているのであれば、基本的には、バリウムの検査で、前年にバリウムで何らかの異常があれば、胃カメラを行うという方針で良いでしょう。
これら二つの検査の特徴を理解し、「最小限度の苦痛で最大の情報」をめざしましょう。
【関連記事】







